

* Adapté de la 3e édition de l'Encyclopaedia of Occupational Health and Safety.
L’appareil digestif a une influence considérable sur le rendement et la capacité de travail de l’organisme et les affections digestives aiguës ou chroniques figurent parmi les causes les plus fréquentes d’absentéisme et d’incapacité de travail. Aussi, le médecin du travail peut-il être appelé à faire des propositions en matière d’hygiène et d’alimentation qui tiennent compte des exigences liées à la profession. Il peut le faire de deux manières: soit en appréciant l’influence que les facteurs inhérents à cette profession peuvent avoir sur le déclenchement de certaines pathologies digestives ou sur l’aggravation de troubles préexistants ou indépendants de la profession, soit en donnant son avis sur l’aptitude générale ou spécifique requise pour l’activité professionnelle en question.
De nombreux facteurs ayant un effet nocif sur l’appareil digestif sont d’origine professionnelle: il est fréquent que plusieurs d’entre eux agissent en synergie et que leur action soit facilitée par une prédisposition individuelle. Parmi les plus importants, on peut citer: les produits toxiques industriels; les agents physiques; le stress professionnel, tel que la tension nerveuse, la fatigue, les postures de travail inconfortables, les changements fréquents de rythme de travail, le travail posté ou de nuit et les mauvaises habitudes alimentaires (quantité, qualité et horaires des repas).
L’appareil digestif peut être la voie de pénétration de substances toxiques dans l’organisme, encore que son rôle à cet égard soit en principe beaucoup moins important que celui de l’appareil respiratoire qui a une surface d’absorption de 80 à 100 m2 contre 20 m2 tout au plus pour l’appareil digestif. En outre, les vapeurs et les gaz inhalés atteignent la circulation sanguine et, donc, le cerveau, sans qu’aucun système de défense ne fasse obstacle à leur cheminement. Les toxiques ingérés sont en revanche filtrés et, dans une certaine mesure, métabolisés par le foie avant d’atteindre le lit vasculaire. Les lésions organiques et fonctionnelles peuvent cependant être occasionnées lors de l’ingestion et de l’élimination de ces produits ou résulter de leur accumulation dans certains organes. Les dommages subis par l’organisme peuvent provenir de l’action du toxique lui-même, de ses métabolites ou d’une déplétion en certaines substances essentielles. Des idiosyncrasies et des allergies peuvent aussi jouer un rôle. L’ingestion de substances caustiques reste un accident assez fréquent. Une étude rétrospective danoise indique une incidence annuelle de 1/100 000 années-personnes adultes, avec une incidence des hospitalisations de 0,8/100 000 pour brûlures de l’œsophage. De nombreux produits chimiques domestiques sont caustiques.
Les mécanismes toxiques sont très complexes et varient considérablement d’une substance à l’autre. Certains éléments ou certains composés employés dans l’industrie provoquent des lésions locales de l’appareil digestif qui atteignent, par exemple, la cavité buccale et ses annexes: estomac, intestin, foie ou pancréas.
Les solvants ont une affinité particulière pour les tissus riches en lipides. Leur effet toxique, généralement complexe, fait appel à différents mécanismes. Dans le cas du tétrachlorure de carbone, on pense que les lésions hépatiques sont surtout dues à des métabolites toxiques. Pour le sulfure de carbone, l’atteinte gastro-intestinale est attribuée à un effet neurotrope spécifique sur les plexus intramuraux, alors que les lésions hépatiques semblent être davantage imputables à l’effet cytotoxique du solvant qui modifie le métabolisme des lipoprotéines.
Les lésions hépatiques représentent une partie importante des affections dues aux substances toxiques exogènes, car le foie est le principal organe de métabolisation des substances toxiques et il contribue, avec les reins, aux processus de détoxification. Le foie excrète dans la bile, directement ou après conjugaison, des substances variées qui peuvent être réabsorbées dans le cycle enté- rohépatique (cadmium, cobalt, manganèse, etc.). Les cellules hépatiques interviennent dans l’oxydation des substances excrétées (alcools, phénols, toluène, etc.), leur réduction (composés nitrés), leur méthylation (acide sélénique), leur conjugaison avec l’acide sulfurique ou glucuronique (benzène) ou leur acétylation (amines aromatiques). Les cellules de Kupffer peuvent aussi intervenir en phagocytant, par exemple, les métaux lourds.
Les syndromes gastro-intestinaux graves, tels que ceux provoqués par le phosphore, le mercure ou l’arsenic, se manifestent par des vomissements, des coliques et des selles glaireuses et sanglantes qui peuvent également s’accompagner de signes d’atteinte hépatique (hépatomégalie, ictère). De nos jours, de tels troubles sont relativement rares. En revanche, on observe des intoxications professionnelles qui se développent lentement et insidieusement et qui induisent en particulier des lésions hépatiques évoluant souvent à bas bruit.
L’hépatite virale mérite une mention particulière. Elle peut être en relation avec de nombreux facteurs professionnels (agents hépatotoxiques, chaleur ou travail à la chaleur, froid ou travail au froid, activité physique intense, etc.). Elle peut évoluer défavorablement (hépatite chronique active ou persistante) et, souvent, vers une cirrhose. L’ictère qui l’accompagne fréquemment peut rendre le diagnostic malaisé. Il est, de plus, difficile d’établir le pronostic et d’estimer le degré de récupération et, donc, l’aptitude à la reprise du travail.
Même si le tube digestif est colonisé par une microflore abondante qui peut avoir un rôle physiologique important chez le sujet sain, une exposition professionnelle peut provoquer des infections. Les employés des abattoirs peuvent en particulier être exposés à une infection, souvent asymptomatique, par Helicobacter pylori. Les autres infections importantes sont représentées par les salmonelloses et les shigelloses qu’il faut aussi surveiller pour garantir l’hygiène des produits dans l’industrie alimentaire, la restauration et chez les traiteurs.
Dans les pays industriels, le tabagisme et la consommation d’alcool sont les principaux facteurs de risque du cancer de l’œsophage, les étiologies professionnelles étant de moindre importance. Toutefois, les bouchers et leurs épouses semblent particulièrement exposés au cancer du côlon et du rectum.
Des agents physiques divers peuvent provoquer des affections de l’appareil digestif: traumatismes invalidants directs ou indirects, rayonnements ionisants, vibrations, accélérations rapides, expositions sonores, températures extrêmes ou changements de climat brusques et répétés. Les brûlures, surtout si elles sont étendues, sont susceptibles de provoquer une ulcération gastrique et des troubles hépatiques, parfois accompagnés d’un ictère. Les postures de travail inconfortables et certains mouvements peuvent entraîner des troubles digestifs, surtout en présence de facteurs prédisposants, tels que hernie hiatale, viscéroptose ou aplatissement du diaphragme; de plus, des réflexes extradigestifs, comme le pyrosis, peuvent se produire quand les troubles digestifs s’accompagnent de problèmes végétatifs ou neuropsychiques. Les atteintes de ce type sont fréquentes dans les conditions actuelles de travail et elles peuvent être elles-mêmes à l’origine de troubles gastro-intestinaux.
La fatigue physique risque, elle aussi, de perturber les fonctions digestives et les travaux lourds peuvent provoquer des troubles sécrétomoteurs et dystrophiques, notamment au niveau de l’estomac. Les sujets présentant des troubles gastriques, notamment après une intervention chirurgicale, éprouvent des difficultés pour effectuer de tels travaux, ne serait-ce qu’en raison de l’augmentation des apports nutritifs qu’ils supposent.
Le travail posté peut entraîner des modifications importantes des habitudes alimentaires et des troubles fonctionnels digestifs et s’accompagner d’une élévation des taux sanguins de cholestérol et de triglycérides, ainsi que d’une augmentation de l’activité des gammaglutamyl-transférases sériques.
La dyspepsie gastrique nerveuse ou psychogène semble n’avoir ni cause gastrique ou extragastrique, ni résulter de troubles humoraux ou métaboliques; c’est pourquoi on l’attribue à un trouble primitif du système nerveux autonome, associé parfois à un surmenage intellectuel ou à une tension émotionnelle ou psychologique. Les troubles gastriques se manifestent souvent par une hypersécrétion, une hypercinésie ou une atonie d’origine vagale (cette dernière s’accompagnant souvent de gastroptose). On peut également inclure dans la dyspepsie gastrique nerveuse les douleurs épigastriques, les régurgitations et l’aérophagie. La suppression des facteurs psychologiques pathogènes dans l’environnement de travail peut amener à une rémission des symptômes.
Plusieurs études font apparaître une plus grande fréquence des ulcères peptiques chez les personnes ayant des postes à responsabilités, comme les contremaîtres et agents de maîtrise et les dirigeants, ainsi que chez les travailleurs de force, les personnes qui entrent dans la vie active, les gens de mer et les travailleurs migrants et ceux qui subissent un stress socio-économique important. Cependant, de nombreuses personnes souffrant des mêmes troubles peuvent avoir une vie professionnelle normale et on manque de données statistiques sur la question. Outre les conditions de travail, la consommation d’alcool, le tabagisme, les habitudes alimentaires et la vie familiale et sociale jouent un rôle dans le développement et la persistance de la dyspepsie et il est difficile de déterminer la part de responsabilité de chacun de ces facteurs.
Le travail posté est également incriminé dans l’apparition de troubles digestifs, en raison des changements fréquents dans les horaires des repas et d’une mauvaise alimentation sur le lieu de travail. Ces facteurs peuvent aggraver des troubles digestifs préexistants et provoquer une dyspepsie d’origine nerveuse. Il ne faut donc affecter les personnes à un travail posté qu’après une visite médicale.
On peut voir que le médecin du travail est confronté à de nombreuses difficultés pour établir le diagnostic et apprécier les symptômes digestifs dont se plaint le malade (difficultés dues, notamment, au rôle joué par les facteurs pathogènes extraprofessionnels) et que sa responsabilité dans la prévention des troubles d’origine professionnelle est considérable.
Le diagnostic précoce revêt une importance capitale et suppose des examens médicaux périodiques, ainsi qu’une surveillance du milieu de travail, notamment en cas de risque important.
L’éducation sanitaire du grand public et des travailleurs en particulier est une mesure préventive précieuse qui peut avoir des résultats non négligeables. Les besoins nutritifs, le choix et la préparation des aliments, une bonne mastication, le moment et le volume des repas doivent faire l’objet d’une attention particulière, de même que la limitation de la consommation, voire la suppression totale dans le régime alimentaire des aliments trop riches, de l’alcool ou des boissons froides.
* Adapté de la 3e édition de l'Encyclopaedia of Occupational Health and Safety.
La bouche, orifice d’accès au tube digestif, a pour fonctions essentielles la mastication et la déglutition des aliments, ainsi qu’une digestion partielle des amidons par les enzymes salivaires. La bouche participe également à la phonation et peut remplacer ou assister le nez pour la respiration. En raison de sa position exposée et de ses fonctions, la bouche n’est pas seulement une voie d’entrée, mais aussi une zone d’absorption, de rétention et d’élimination des substances toxiques auxquelles l’organisme est exposé. Les facteurs entraînant une respiration buccale (sténose nasale, émotions) et l’augmentation de la ventilation pulmonaire liée à l’effort favorisent la pénétration de substances étrangères par cette voie ou leur action directe sur les tissus de la cavité buccale.
La respiration par la bouche favorise:
La bouche peut être la voie de pénétration de substances toxiques à la suite d’une ingestion accidentelle ou d’une absorption lente. Par rapport à celle des appareils digestif et respiratoire, la surface de la muqueuse buccale est relativement peu étendue et les substances étrangères ne restent que brièvement en contact avec elle. Ces facteurs limitent considérablement l’absorption, même pour les substances fortement solubles. Une absorption est cependant possible et elle est d’ailleurs exploitée à des fins thérapeutiques (absorption perlinguale des médicaments).
Les tissus de la cavité buccale sont souvent le siège d’une accumulation de substances toxiques, non seulement à la suite d’une absorption locale directe, mais aussi d’un transport par voie sanguine. Des études utilisant des radio-isotopes ont montré que même les tissus semblant les plus inertes sur le plan métabolique (comme l’émail dentaire et la dentine) ont un certain pouvoir d’accumulation et un renouvellement relativement actif face à certaines substances. Les diverses colorations anormales de la muqueuse (liserés gingivaux) sont des exemples classiques d’accumulation et fournissent souvent des informations diagnostiques précieuses (intoxications saturnines, par exemple).
L’excrétion salivaire ne permet pas l’élimination des substances toxiques, puisque la salive est déglutie et que les substances qu’elle contient sont réabsorbées en un cercle vicieux. L’excrétion salivaire a, en revanche, un intérêt d’un point de vue diagnostique (recherche des toxiques dans la salive); elle peut aussi avoir une importance dans la pathogénie de certaines lésions en renouvelant et en prolongeant l’action de la substance toxique sur la muqueuse buccale. Sont ainsi excrétées dans la salive des substances diverses: métaux lourds, halogènes (la concentration de l’iode dans la salive peut être de 7 à 700 fois supérieure à celle du plasma), thiocyanates (fumeurs et travailleurs exposés à l’acide cyanhydrique et aux composés du cyanogène) et de nombreuses substances organiques (alcools, alcaloïdes, etc.).
Les lésions de la bouche et des dents (également appelées lésions stomatologiques) d’origine professionnelle peuvent être dues à:
Cependant, quand il s’agit de lésions buccales ou dentaires d’origine professionnelle, on préfère une classification topographique ou anatomique à la classification étiopathogénique.
Lèvres et joues. L’examen des lèvres et des joues peut révéler: une pâleur due à une anémie (intoxication par le benzène, le plomb, etc.); une cyanose causée par une insuffisance respiratoire aiguë (asphyxie) ou chronique (affections pulmonaires professionnelles); une cyanose consécutive à une méthémoglobinémie (nitrites et composés organonitrés, amines aromatiques); une coloration rouge cerise due à une intoxication aiguë par le monoxyde de carbone; une coloration jaune en cas d’intoxication aiguë par l’acide picrique, le dinitrocrésol ou en cas d’ictère hépatotoxique (phosphore, pesticides organochlorés, etc.). Dans l’argyrose, on observe une coloration brune ou gris bleu induite par des précipités d’argent ou des dérivés insolubles, en particulier dans les régions exposées à la lumière.
Les affections des lèvres d’origine professionnelle comprennent: des dyskératoses, des crevasses et des ulcérations causées par l’action directe de substances caustiques ou corrosives; des dermatites allergiques de contact (nickel, chrome) qui peuvent aussi comprendre la dermatite des travailleurs de l’industrie du tabac; des eczémas microbiens dus à l’emploi d’équipements de protection respiratoire sans respect des règles élémentaires d’hygiène; des lésions de charbon bactéridien et de morve (pustules malignes et ulcère cancroïde) chez les travailleurs en contact avec les animaux; des inflammations provoquées par les rayons solaires dans l’agriculture et la pêche; des lésions tumorales chez les personnes manipulant des substances cancérogènes; des lésions traumatiques; le chancre des lèvres des souffleurs de verre.
Dents. Les colorations anormales dues à des dépôts de substances inertes ou à l’imprégnation de l’émail par des substances solubles ont presque uniquement un intérêt diagnostique. Il faut retenir les colorations brunes dues au dépôt de composés du fer, du nickel ou du manganèse; la coloration brun verdâtre due au vanadium; la coloration brun jaunâtre due à l’iode et au brome; la coloration jaune d’or, souvent limitée à des liserés gingivaux, provoquée par le cadmium.
Les érosions dentaires d’origine mécanique ou chimique sont plus importantes. On peut encore voir de nos jours des érosions dentaires d’origine mécanique chez certains artisans (provoquées par des clous ou autres objets tenus entre les dents); elles sont si caractéristiques qu’elles peuvent être considérées comme des stigmates professionnels. On observe des lésions provoquées par des poussières abrasives chez les polisseurs, les sableurs et dans le travail des pierres de construction et des pierres précieuses. Une exposition prolongée aux acides organiques ou minéraux cause souvent des lésions dentaires affectant surtout la face labiale des incisives (et rarement des canines); ces lésions sont superficielles au début et limitées à l’émail, mais elles deviennent ensuite plus étendues et plus profondes et atteignent la dentine, en induisant la solubilisation et la mobilisation des sels de calcium. Elles sont localisées sur la face antérieure des dents qui se trouve être la plus exposée quand la bouche est ouverte et qui n’est pas protégée par l’effet tampon de la salive.
Les caries dentaires sont si fréquentes et si répandues qu’une étude épidémiologique approfondie est nécessaire pour déterminer une éventuelle origine professionnelle. L’exemple le plus typique de carie professionnelle est celui des travailleurs exposés aux poussières de farine ou de sucre (minotiers, boulangers, confiseurs, travailleurs de l’industrie sucrière). Il s’agit d’une carie molle d’évolution rapide qui commence au collet de la dent (carie rampante) et s’étend immédiatement à la couronne. Les faces affectées noircissent, les tissus se ramollissent, avec une perte de substance considérable, et la pulpe finit par être atteinte. Ces lésions débutent après quelques années d’exposition et leur étendue et leur gravité augmentent avec la durée de cette exposition. Les rayons X peuvent également provoquer des caries d’évolution rapide commençant généralement au collet des dents.
Outre les pulpites dues aux caries et aux érosions dentaires, un type intéressant de pathologie pulpaire est l’odontalgie barotraumatique, c’est-à-dire les douleurs dentaires dues à la pression atmosphérique. Elle est causée par le dégagement rapide des gaz dissous dans le tissu pulpaire à la suite d’une diminution rapide de la pression atmosphérique. Elle est un des symptômes fréquents des manifestations cliniques observées lors d’une ascension rapide en avion. Quand les personnes souffrent de pulpite infectieuse gangreneuse et que des gaz préexistent dans la pulpe, cette douleur peut apparaître à une altitude de 2 000 à 3 000 m.
La fluorose professionnelle ne provoque pas de pathologie dentaire; contrairement à la fluorose endémique, le fluor ne cause des lésions dystrophiques (émail tacheté) que si la période d’exposition est antérieure à l’éruption des dents définitives.
Lésions de la muqueuse et stomatite. Les diverses colorations anormales de la muqueuse dues à l’imprégnation ou à la précipitation de métaux ou de leurs composés insolubles (plomb, antimoine, bismuth, cuivre, argent, arsenic) sont d’un grand intérêt diagnostique. Le liseré de Burton de l’intoxication saturnine en est l’exemple typique. Il est dû à des précipités de sulfure de plomb formés par le sulfure d’hydrogène provenant de la décomposition des résidus d’aliments. Sa reproduction expérimentale chez les herbivores s’est avérée impossible.
Chez les travailleurs exposés au vanadium, il se produit une coloration anormale très curieuse de la muqueuse linguale. Elle est due à une imprégnation par le pentoxyde de vanadium, qui est ensuite réduit en trioxyde. Cette coloration anormale ne peut pas être éliminée par nettoyage, mais elle disparaît spontanément en quelques jours après cessation de l’exposition.
La muqueuse buccale peut être le siège de lésions importantes dues à l’action corrosive d’acides, de bases et autres substances caustiques. Les bases provoquent une macération, une suppuration et une nécrose des tissus qui s’éliminent facilement. L’ingestion de substances caustiques ou corrosives donne lieu à des ulcérations graves et très douloureuses de la bouche, de l’œsophage et de l’estomac qui peuvent entraîner des perforations et qui laissent souvent des cicatrices. Une exposition chronique cause une inflammation avec crevasses, ulcération et desquamation de l’épithélium de la langue, du palais et d’autres parties de la muqueuse buccale. Les acides minéraux et organiques coagulent les protéines et induisent des lésions nécrotiques et ulcéreuses qui cicatrisent avec rétraction. Les chlorures de mercure et de zinc, certains sels de cuivre, les chromates alcalins, le phénol et autres substances caustiques provoquent des lésions semblables.
La stomatite mercurielle est un excellent exemple de stomatite chronique. Elle commence graduellement, avec des symptômes discrets puis évolue lentement. Ces symptômes comprennent du ptyalisme, un goût métallique dans la bouche, une mauvaise haleine, une congestion et un gonflement légers des gencives, premiers stades d’une périodontite aboutissant à la chute des dents. Le tableau clinique est semblable dans les stomatites dues au bismuth, à l’or et à l’arsenic.
Glandes salivaires. L’augmentation de la sécrétion salivaire est observée dans les affections suivantes:
La sécrétion salivaire est diminuée dans les troubles importants de la thermorégulation (coup de chaleur, intoxication aiguë par le dinitrocrésol) et dans les perturbations graves de l’équilibre hydro-électrolytique dues à une insuffisance hépato-rénale d’origine toxique.
Dans les stomatites aiguës ou chroniques, le processus inflammatoire peut atteindre parfois les glandes salivaires. On a signalé dans le passé des cas de «parotidite saturnine», mais cette affection est devenue si rare que l’on peut douter qu’elle ait vraiment existé.
Os maxillaires. Des agents chimiques, physiques et biologiques peuvent provoquer des lésions inflammatoires, dégénératives ou productives des os de la bouche. L’agent chimique le plus important est sans doute le phosphore blanc ou jaune, qui induit une nécrose de la mâchoire appelée «ostéite nécrosante phosphorée», affection pénible qui atteignait autrefois les ouvriers des usines d’allumettes. L’absorption du phosphore est favorisée par l’existence de lésions des gencives et des dents. Elle cause initialement une réaction productive du périoste, puis des processus destructeurs de nécrose, aggravés par une infection bactérienne. L’arsenic provoque également une stomatite ulcéro-nécrotique pouvant se compliquer de lésions osseuses. Les lésions se limitent aux alvéoles dentaires et donnent lieu à la formation de petites lames d’os mort. Une fois les dents tombées et l’os nécrosé éliminé, les lésions évoluent favorablement et cicatrisent presque toujours.
Le radium a été à l’origine de processus nécrosants de l’os des mâchoires observés, pendant la première guerre mondiale, chez des travailleurs manipulant des composés phosphorescents. Des lésions osseuses peuvent, de plus, être dues à une infection.
Un programme de prévention des affections dentaires et buccales doit reposer sur les quatre grands principes suivants:
* Adapté de la 3e édition de l'Encyclopaedia of Occupational Health and Safety.
Le foie agit comme une usine chimique ayant des fonctions vitales et variées. Il est essentiel dans le métabolisme des protéines, des glucides et des lipides; il intervient dans l’absorption et le stockage des vitamines, dans la synthèse de la prothrombine, ainsi que dans d’autres facteurs concernant la coagulation sanguine. Le foie inactive les hormones et détoxifie de nombreux médicaments et substances chimiques exogènes. Il excrète les produits de dégradation de l’hémoglobine qui sont les principaux constituants de la bile. Ces fonctions extrêmement diverses sont assurées par les cellules parenchymateuses de structure uniforme qui contiennent de nombreux systèmes enzymatiques complexes.
Un signe important des affections hépatiques est une élévation du taux sanguin de bilirubine. Si cette élévation est suffisamment conséquente, elle colore les tissus et fait apparaître un ictère. Le mécanisme de ce processus est illustré à la figure 4.1. L’hémoglobine libérée lors de l’hémolyse des hématies âgées se scinde pour donner l’hème, qui est transformé en bilirubine par élimination du fer, avant d’atteindre le foie (bilirubine préhépatique non conjuguée). A son passage dans les cellules hépatiques, la bilirubine se conjugue par activité enzymatique à l’acide glycuronique pour constituer un composé hydrosoluble (bilirubine posthépatique conjuguée), excrété par la bile vers l’intestin. La majeure partie de ce pigment est finalement éliminée avec les fèces et le reste est réabsorbé par la muqueuse intestinale et excrété à nouveau par les cellules hépatiques dans la bile (cycle entéro-hépatique). Toutefois, une petite fraction de la bilirubine réabsorbée est finalement excrétée dans l’urine sous forme d’urobilinogène. Quand le fonctionnement hépatique est normal, on ne trouve pas de bilirubine dans l’urine, la bilirubine préhépatique non conjuguée étant liée à des protéines, mais une petite quantité d’urobilinogène y est présente.
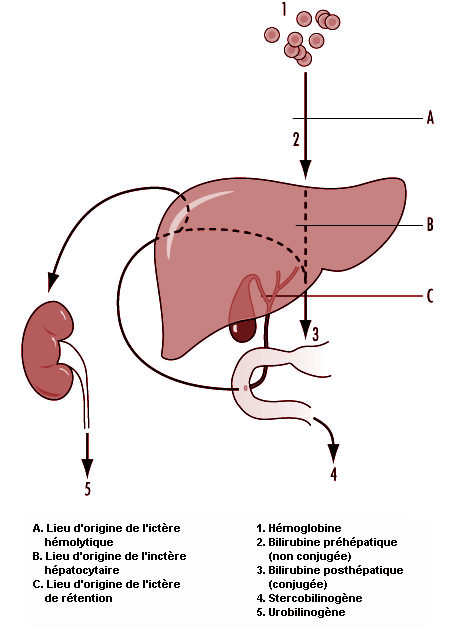
Une obstruction de l’appareil biliaire peut se produire dans les canaux biliaires ou au niveau cellulaire par suite d’une turgescence des hépatocytes lésés qui provoque une occlusion des fins canalicules biliaires. La bilirubine posthépatique conjuguée s’accumule alors dans la circulation sanguine en provoquant un ictère et passe dans l’urine. Les pigments biliaires ne sont plus excrétés dans l’intestin et il ne passe plus d’urobilinogène dans l’urine. La décoloration des selles s’explique par l’absence de ces pigments qui, en revanche, produisent une urine foncée. La bilirubine conjuguée sérique dépasse les valeurs normales et il en résulte un ictère obstructif.
Les lésions des hépatocytes consécutives à une injection de substances toxiques ou à une exposition à de tels produits peuvent également provoquer une accumulation de la bilirubine conjuguée (ictère hépato-cellulaire). Cette accumulation peut être suffisamment importante et prolongée pour causer des manifestations passagères d’obstruction biliaire, avec présence de bilirubine, mais absence d’urobilinogène dans l’urine. Cependant, aux premiers stades de l’atteinte hépatocytaire et en l’absence d’obstruction, le foie est incapable de réexcréter la bilirubine réabsorbée et l’urine élimine l’urobilinogène en excès.
Quand la destruction des hématies augmente fortement, comme dans les anémies hémolytiques, le foie est surchargé et le taux de bilirubine préhépatique non conjuguée augmente. Il en résulte également un ictère. Cependant, la bilirubine préhépatique non conjuguée ne peut pas être excrétée dans l’urine. Des quantités excessives de bilirubine sont excrétées dans l’intestin et sont responsables de la coloration plus foncée des selles. Un volume plus important est réabsorbé dans le cycle entéro-hépatique et une quantité d’urobilinogène plus grande est excrétée dans l’urine (ictère hémolytique).
Les épreuves fonctionnelles sont utiles pour confirmer les affections hépatiques suspectées, suivre leur évolution et faciliter le diagnostic différentiel des ictères. On recourt habituellement à une série de tests pour étudier les différentes fonctions du foie. Les tests de valeur reconnue sont les suivants:
Les autres méthodes utilisées pour le diagnostic des affections hépatiques comprennent l’échographie et la scintigraphie, la ponction-biopsie pour examen histologique et la cœlioscopie. L’échographie est une méthode simple, non effractive et sans danger, mais qui demande de l’expérience.
Infections. La schistosomiase est une infection parasitaire grave et très répandue qui peut provoquer des troubles hépatiques chroniques. Les œufs du parasite provoquent une inflammation des espaces portes du foie, suivie de fibrose. Cette infection est professionnelle lorsque les travailleurs doivent entrer en contact avec une eau infestée par des cercaires libres.
L’hydatidose hépatique est fréquente chez les éleveurs de moutons, où l’hygiène est médiocre et où l’humain vit en contact étroit avec les chiens, le parasite Echinococcus granulosus ayant le chien pour hôte définitif et le mouton pour hôte intermédiaire. Quand une personne devient hôte intermédiaire, elle peut développer un kyste hydatique au niveau du foie entraînant des douleurs et une hépatomégalie, suivies, dans certains cas, de l’infection ou de la rupture du kyste.
La maladie de Weil peut résulter du contact avec de l’eau ou de la terre humide contaminées par des rats porteurs de l’agent pathogène (Leptospira icterohaemorragiae). C’est une maladie professionnelle des égoutiers, des mineurs, des riziculteurs, des poissonniers et des bouchers. L’ictère apparaissant après quelques jours d’hyperthermie n’est qu’un stade de la maladie qui affecte également les reins.
Un certain nombre de virus provoquent une hépatite, les plus fréquents étant le virus de type A induisant une hépatite infectieuse aiguë (HAV) et le virus de type B (HBV), agent de l’hépatite sérique. Le premier, à l’origine d’épidémies mondiales, se transmet par voie féco-orale et se caractérise par un ictère fébrile et des lésions hépato-cellulaires qui, généralement, guérissent. Le pronostic de l’hépatite B est plus grave. Le virus se communique facilement lors des ponctions de la peau ou des veines, ou par la transfusion de produits sanguins infectés; il se propage ainsi entre toxicomanes utilisant la voie veineuse, par contact sexuel et surtout homosexuel, par tous les contacts interpersonnels étroits et également par l’intermédiaire des arthropodes hématophages. Des épidémies se sont produites dans des centres de dialyse et de greffe d’organes, dans des laboratoires et en milieu hospitalier. Les patients sous hémodialyse et les patients hospitalisés en oncologie sont particulièrement susceptibles de devenir des porteurs chroniques constituant des réservoirs de virus. Le diagnostic peut être confirmé par la mise en évidence dans le sérum d’un antigène, appelé initialement «Australia», mais connu maintenant sous le nom d’antigène de surface du virus de l’hépatite B ou HBsAg. Le sérum contenant l’antigène est très contagieux. L’hépatite B est un risque professionnel important pour le personnel des services de santé, notamment celui des laboratoires d’analyses et des centres de dialyse. Un taux élevé de séropositifs a été constaté chez les anatomo-pathologistes et les chirurgiens, alors que le taux est faible chez les médecins sans contact avec les malades. Il existe également une hépatite non A, non B, appelée hépatite virale C (HCV) et probablement d’autres virus encore non identifiés. Le virus delta ne peut pas provoquer d’hépatite à lui seul, mais seulement en association avec le virus de l’hépatite B. L’hépatite virale chronique joue un rôle important dans l’étiologie de la cirrhose hépatique et du cancer du foie (hépatome malin).
La fièvre jaune est une affection fébrile aiguë provoquée par un arbovirus du groupe B, transmis par les moustiques, en particulier Aedes aegypti. Elle est endémique dans de nombreuses régions d’Afrique occidentale et centrale, en Amérique latine tropicale et dans certaines régions des Antilles. Lorsque l’ictère prédomine, le tableau clinique s’apparente à celui de l’hépatite infectieuse. Le paludisme à falciparum et la fièvre récurrente peuvent également provoquer une fièvre élevée et un ictère et le diagnostic différentiel doit être fait avec soin.
Intoxications. Une destruction anormale des hématies entraînant un ictère hémolytique peut résulter d’une exposition à du gaz arsine ou à l’ingestion d’agents hémolysants, comme la phényl-hydrazine. Dans l’industrie, l’arsine résulte de la formation d’hydrogène naissant en présence d’arsenic, lequel peut être un contaminant insoupçonné dans de nombreuses opérations métal- lurgiques.
De nombreux toxiques exogènes interfèrent avec le métabolisme hépatique en inhibant les systèmes enzymatiques. Ils peuvent ainsi léser ou détruire les hépatocytes et entraver l’excrétion de la bilirubine conjuguée, avec apparition d’un ictère. Les lésions provoquées par le tétrachlorure de carbone peuvent servir de modèle d’hépatotoxicité directe. L’intoxication légère peut se manifester par des symptômes de dyspepsie sans ictère, les lésions hépatiques étant alors révélées par la présence d’urobilinogène en excès dans l’urine, une élévation du taux de transaminases sériques et un ralentissement de l’excrétion de la BSP. Dans les formes plus graves, les signes cliniques s’apparentent à ceux de l’hépatite infectieuse aiguë. Une anorexie, des nausées, des vomissements et des douleurs abdominales sont suivis d’une tuméfaction hépatique avec sensibilité à la palpation et d’un ictère avec fèces décolorées et urines foncées. Un signe biologique important est l’élévation du taux de transaminases sériques. Le tétrachlorure de carbone a été beaucoup employé dans le nettoyage à sec, dans les extincteurs et comme solvant industriel.
De nombreux autres hydrocarbures halogénés ont des propriétés hépatotoxiques semblables. Les hydrocarbures de la série aliphatique lésant le foie sont le chlorure de méthyle, le tétra-chloroéthane et le chloroforme. Parmi les produits de la série aromatique, les nitrobenzènes, le dinitrophénol, le trinitrotoluène (rarement le toluène), les napthalènes chlorés et les diphényles chlorés peuvent être hépatotoxiques. Ces produits ont des utilisations diverses comme solvants, dégraissants et réfrigérants, et dans les encaustiques, colorants et explosifs. L’exposition à ces produits peut léser les hépatocytes et provoquer une pathologie semblable à l’hépatite infectieuse mais, dans certains cas (notamment après exposition au trinitrotoluène ou au tétrachloroéthane), les symptômes peuvent être graves, avec fièvre élevée, ictère d’aggravation rapide, confusion mentale, coma et mort par suite d’une nécrose hépatique massive.
Le phosphore jaune est un métalloïde très toxique dont l’ingestion provoque un ictère pouvant évoluer vers le décès. L’arsenic, l’antimoine et les composés ferreux peuvent également léser le foie.
Une fibrose hépatique de type non cirrhotique s’accompagnant d’hypertension portale et de splénomégalie a été signalée après une exposition au chlorure de vinyle au cours de la polymérisation donnant le chlorure de polyvinyle monomère. Des angiosarcomes hépatiques, tumeurs rares et fortement malignes, se sont développés chez un petit nombre de travailleurs exposés. L’exposition au chlorure de vinyle au cours des quelque quarante ans qui ont précédé l’identification des angiosarcomes en 1974 a été importante, notamment chez les préposés au nettoyage des cuves de réaction qui en étaient les principales victimes. La valeur limite d’exposition (VLE) du chlorure de vinyle qui était fixée, à cette époque, à 500 ppm a, par la suite, été abaissée à 5 ppm (10 mg/m3). Alors que les premiers troubles hépatiques ont été rapportés chez des travailleurs russes dès 1949, il a fallu attendre les années soixante et la découverte du syndrome de Raynaud avec sclérodermie et acro-ostéolyse pour que l’on s’intéresse aux effets nocifs de l’exposition au chlorure de vinyle.
La fibrose hépatique chez les travailleurs du chlorure de vinyle peut passer inaperçue, car les fonctions du parenchyme hépatique peuvent être épargnées, les épreuves fonctionnelles hépatiques conventionnelles ne mettant pas en évidence d’anomalie. Des cas ont été révélés par les hématémèses associées à l’hypertension portale, par une thrombocytopénie s’accompagnant de splénomégalie ou par le développement d’angiosarcomes. Dans les enquêtes sur ces travailleurs, il convient de noter tous les antécédents professionnels, de se renseigner sur la consommation d’alcool et de médicaments et de rechercher les anticorps et l’antigène de surface de l’hépatite B. La clinique, la radiographie et surtout l’échographie à échelle de gris permettent de diagnostiquer l’hépatosplénomégalie. La fibrose hépatique est de type périportal; elle fait obstacle principalement au flux sanguin présinusoïdal par suite d’anomalies des veines portes ou des sinusoïdes et provoque l’hypertension portale. L’évolution favorable après création d’un shunt portocave pour hématémèse tient probablement au fait que cette affection épargne les hépatocytes.
Moins de 200 cas d’angiosarcomes hépatiques satisfaisant aux critères diagnostiques actuels ont été signalés. Moins de la moitié de ces cas concernaient des travailleurs ayant été exposés en moyenne dix-huit ans au chlorure de vinyle, avec des extrêmes allant de quatre à trente-deux ans. Au Royaume-Uni, un registre créé en 1974 a recensé 34 cas à critères diagnostiques acceptables. Deux cas se sont produits après exposition avérée au chlorure de vinyle, quatre après une exposition potentielle; huit cas étaient attribuables à une exposition antérieure au thorotrast et un à une arsénothérapie. Le dioxyde de thorium, utilisé autrefois comme substance de contraste, est actuellement responsable de nouveaux cas d’angiosarcome et d’hépatome. L’intoxication chronique par l’arsenic, iatrogène ou professionnelle chez les viticulteurs mosellans, a également été suivie d’angiosarcomes. On observe une fibrose périsinusoïdale non cirrhotique dans l’intoxication chronique par l’arsenic semblable à celle trouvée chez les travailleurs exposés au chlorure de vinyle.
L’aflatoxine, produite par diverses moisissures, en particulier Aspergillus flavus, provoque des lésions des hépatocytes, une cirrhose et des cancers du foie chez les animaux de laboratoire. La contamination fréquente des céréales par Aspergillus flavus, surtout si elles ne sont pas stockées à l’abri de l’humidité et de la chaleur, peut expliquer l’incidence élevée des hépatomes dans certaines régions du monde, notamment en Afrique tropicale. Dans les pays industriels, les hépatomes sont rares et se développent le plus souvent sur des foies cirrhotiques. L’antigène HBsAg est parfois présent dans le sérum et certains cas sont survenus à la suite de traitements par androgènes. On a observé des adénomes hépatiques chez des femmes prenant certains types de contraceptifs oraux.
Alcool et cirrhose. Les atteintes chroniques du parenchyme hépatique peuvent prendre la forme d’une hépatite chronique ou d’une cirrhose. Cette dernière est caractérisée par des lésions cellulaires, une fibrose et une régénération nodulaire. L’étiologie reste inconnue dans de nombreux cas, mais la cirrhose peut également suivre une hépatite virale ou une nécrose hépatique massive aiguë, qui peut elle-même résulter de la consommation de médicaments ou d’une exposition à des produits chimiques industriels. La cirrhose atrophique est souvent en relation avec une consommation excessive d’alcool dans les pays industriels, tels que les Etats-Unis, la France et le Royaume-Uni; toutefois, de nombreux facteurs de risque peuvent être en cause et expliquer les différences de sensibilité. Le mode d’action est inconnu, mais les lésions hépatiques dépendent essentiellement de l’importance et de la durée de la consommation d’alcool. Les travailleurs ayant facilement accès à l’alcool sont les plus susceptibles de développer une cirrhose. Les professions ayant la mortalité la plus élevée par cette maladie sont les cafetiers et les barmen, les restaurateurs, les gens de mer, les directeurs de société et les médecins praticiens.
Champignons. Les amanites (Amanita phalloides, par exemple) sont très vénéneuses. Leur consommation provoque des troubles gastro-intestinaux avec diarrhée aqueuse, puis, après un certain temps, une insuffisance hépatique aiguë due à une nécrose hépatique centrolobulaire.
Médicaments. Avant d’attribuer des lésions hépatiques à une exposition professionnelle, il faut toujours dresser l’historique médicamenteux du patient, car certains médicaments sont non seulement hépatotoxiques, mais peuvent aussi provoquer une induction enzymatique modifiant la réaction du foie aux autres agents exogènes. Les barbituriques, ainsi que certains additifs alimentaires et le DDT sont de puissants inducteurs des enzymes microsomiales hépatiques.
Un surdosage d’acétaminophène (paracétamol), analgésique d’usage courant, peut provoquer une nécrose hépatique. Les autres médicaments ayant une action toxique sur le foie, dose-dépendante et prévisible, sont l’hycanthone, les agents cytotoxiques et les tétracyclines (mais à un degré bien moindre). Plusieurs médicaments antituberculeux, en particulier l’isoniazide et l’acide p-aminosalicylique, certains inhibiteurs de la mono-amine oxydase et l’halothane, gaz anesthésique, peuvent aussi être hépatotoxiques chez des sujets hypersensibles.
La phénacétine, les sulfamides et la quinine sont des exemples de médicaments pouvant provoquer un ictère hémolytique discret, mais, là encore, chez des sujets hypersensibles. Certains médicaments provoquent un ictère cholestatique en lésant non pas les hépatocytes, mais les fins canaux biliaires intercellulaires, provoquant ainsi une obstruction biliaire (ictère cholestatique). Des hormones stéroïdiennes (la méthyltestostérone et autres dérivés de la testostérone, dont le groupe alkyle est substitué en C-17) ont un effet hépatotoxique semblable. En cas d’ictère, il est donc important de rechercher si une employée prend un contraceptif oral. Un durcisseur de résine époxy, le 4-4’-diaminodiphényl- méthane, a été à l’origine d’une épidémie d’ictère cholestatique au Royaume-Uni, après consommation de pain contaminé.
Plusieurs médicaments dérivés de la phénothiazine et en particulier de la chlorpromazine ont provoqué une cholestase intra- hépatique semblant avoir un caractère allergique, car non dose-dépendante.
Les travailleurs atteints d’une affection du foie ou de la vésicule biliaire, ou ayant des antécédents d’ictère, ne doivent pas manipuler d’agents potentiellement hépatotoxiques, ni y être exposés. De même, les personnes prenant des médicaments potentiellement nocifs pour le foie ne doivent pas être exposées à d’autres toxiques hépatiques; celles ayant été anesthésiées par le chloroforme ou le trichloroéthylène devront être soustraites à cette exposition pendant un certain temps. Le foie est particulièrement sensible pendant la grossesse et il faut alors éviter les agents potentiellement hépatotoxiques. Les travailleurs exposés à de tels agents chimiques doivent s’abstenir de consommer des boissons alcoolisées pour éviter toute surexposition. Une alimentation équilibrée assurant un apport convenable en protéines d’excellente qualité et d’éléments nutritifs essentiels protège contre la cirrhose qui connaît une incidence élevée dans certains pays tropicaux. L’éducation sanitaire doit mettre l’accent sur une consommation modérée d’alcool afin de prévenir la stéatose et la cirrhose hépatiques. Le respect d’une bonne hygiène générale est capital pour protéger contre les infections du foie, telles que l’hépatite, l’hydatidose et la schistosomiase.
Les mesures de lutte contre l’hépatite B à l’hôpital comprennent la prudence dans la manipulation des échantillons de sang; un étiquetage convenable et un acheminement sûr vers le laboratoire; la mise en place de consignes de sécurité au sein du laboratoire, notamment: l’interdiction du pipetage à la bouche; le port de vêtements de protection et de gants à usage unique; l’interdiction de manger, de boire ou de fumer dans les lieux où on traite des échantillons sanguins ou des patients contagieux; un soin extrême dans la maintenance des matériels de dialyse non jetables; le contrôle des patients et du personnel en matière d’hépatite et une recherche périodique obligatoire de l’antigène HBsAg. La vaccination contre les hépatites A et B est efficace pour prévenir l’infection dans les professions à haut risque.
* Adapté de la 3e édition de l'Encyclopaedia of Occupational Health and Safety.
Les ulcères gastriques et duodénaux, que l’on désigne collectivement sous l’expression d’ulcères peptiques, consistent en une perte de substance tissulaire bien limitée de la muqueuse, de la sous-muqueuse et de la musculeuse des parties de l’estomac et du duodénum exposées à l’acide chlorhydrique et à la pepsine du suc gastrique. L’ulcère peptique est une cause fréquente de douleur abdominale haute, récurrente ou persistante, affectant surtout l’homme jeune. L’ulcère duodénal représente environ 80% des ulcères peptiques et il est plus fréquent chez l’homme que chez la femme. L’incidence de l’ulcère gastrique est à peu près égale chez les deux sexes. Il est important de distinguer l’ulcère gastrique de l’ulcère duodénal en raison des différences de diagnostic, de traitement et de pronostic. Les causes de l’ulcère peptique ne sont pas complètement établies; de nombreux facteurs sont incriminés, en particulier la tension nerveuse, l’ingestion de certains médicaments (tels que salicylates et corticoïdes) et des facteurs hormonaux.
Bien que l’ulcère peptique ne puisse pas être considéré comme une maladie spécifiquement professionnelle, son incidence est supérieure à la moyenne chez les personnes qui ont des postes à responsabilités et qui sont soumises à un stress dans leur travail. On considère les contraintes physiques et le stress psychique comme des facteurs importants dans l’étiologie de l’ulcère peptique. Les tensions psychiques prolongées caractérisant certaines professions peuvent faire augmenter la sécrétion d’acide chlorhydrique et la sensibilité de la muqueuse gastro-duodénale aux agressions.
Les résultats de nombreuses recherches sur la relation entre ulcère peptique et profession montrent clairement qu’il existe des variations importantes de l’incidence des ulcères en fonction de l’activité professionnelle. Bien des études font apparaître un risque élevé chez les professionnels du transport, tels que les chauffeurs, les mécaniciens, les conducteurs de tramway et les cheminots. Ainsi, une étude portant sur plus de 3 000 cheminots a montré une plus grande fréquence de l’ulcère peptique parmi le personnel roulant, les aiguilleurs et les inspecteurs que chez les préposés à l’entretien et les agents administratifs. Le travail posté, l’existence de dangers et les responsabilités semblent être des facteurs favorisant l’apparition de cet ulcère. Cependant, une autre enquête à grande échelle a donné des résultats différents: les travailleurs des transports avaient un taux «normal» d’ulcères, l’incidence la plus élevée se trouvant chez les médecins et certains ouvriers non spécialisés. Les pêcheurs et les pilotes de navire ont tendance, eux aussi, à souffrir d’ulcère peptique, surtout gastrique. Une étude faite chez des mineurs a montré que l’incidence de cet ulcère est proportionnelle à la charge physique de travail et qu’elle est la plus élevée chez ceux qui travaillent sur le front de taille. Les cas d’ulcère peptique rapportés chez les soudeurs et les ouvriers d’une usine d’affinage du magnésium laissent penser que les fumées métalliques peuvent provoquer cette affection (la cause paraissant être alors non pas le stress, mais un mécanisme toxique). On a également constaté des incidences élevées chez le personnel d’encadrement et chez les dirigeants, c’est-à-dire de façon générale chez les personnes ayant des responsabilités dans l’industrie ou le commerce; il est intéressant de noter que l’incidence élevée dans ces groupes est presque exclusivement due à l’ulcère duodénal, l’incidence de l’ulcère gastrique étant moyenne.
D’autre part, l’incidence de l’ulcère peptique est faible chez les travailleurs agricoles et, surtout semble-t-il, chez les travailleurs sédentaires, les étudiants et les dessinateurs industriels.
Ainsi, même si les données relatives à l’incidence de l’ulcère peptique selon la profession semblent contradictoires, elles concordent au moins sur un point: plus une profession est source de stress, plus les ulcères y sont fréquents. Cette constatation se vérifie également dans les pays en développement où l’essor de l’industrialisation et de la modernisation soumet de nombreux travailleurs à des contraintes et à des astreintes de plus en plus grandes: embouteillages et difficultés de transport, introduction de machines, de systèmes et de techniques complexes, charge de travail plus importante, journées de travail plus longues, autant de facteurs connus pour être des causes d’ulcère peptique.
Le diagnostic d’ulcère peptique repose sur la description de la douleur ulcéreuse caractéristique et de son soulagement par la prise d’aliments ou d’alcalins, ou sur d’autres manifestations, telles que des hémorragies digestives; la technique diagnostique la plus utile est un examen radiographique approfondi de la partie haute du tractus gastro-intestinal.
Les essais de collecte de données sur la prévalence de l’affection ont été sérieusement entravés pour un certain nombre de raisons. L’ulcère peptique n’est pas une maladie à déclaration obligatoire, les travailleurs tardent souvent à consulter un médecin pour leurs troubles et, quand bien même le font-ils, les critères diagnostiques ne sont pas uniformes. La détection de l’ulcère peptique chez les travailleurs n’est donc pas simple. Quelques excellents chercheurs ont même été obligés de recueillir des données en dépouillant des rapports d’autopsie ou des questionnaires adressés aux médecins et en analysant les statistiques de compagnies d’assurances.
Du point de vue de la médecine du travail, on doit pour prévenir l’ulcère peptique — considéré comme une maladie psychosomatique à composante professionnelle — chercher, en premier lieu, à atténuer autant que possible les excès de stress et la tension nerveuse directement ou indirectement en rapport avec le travail. Pour cela, on peut prendre des mesures très variées, notamment collectives: réduction de la durée du travail, aménagement ou réaménagement de lieux de repos ou de détente, amélioration des avantages sociaux et, en collaboration avec les pouvoirs publics locaux, développement des transports et mise à disposition de logements convenables à une distance raisonnable du lieu de travail, sans omettre une action directe pour reconnaître et éliminer les situations stressogènes particulières sur le lieu de travail.
Au niveau individuel, une prévention efficace doit comporter à la fois une information médicale appropriée et une collaboration intelligente du travailleur qui devrait pouvoir demander conseil sur ses problèmes professionnels ou personnels.
La prédisposition individuelle à l’ulcère peptique est accentuée par divers facteurs propres au travail ou à l’individu. Si on parvient à identifier et à comprendre ces causes, et surtout si on peut clairement démontrer les raisons de la corrélation apparente entre l’exercice de certaines professions et la fréquence élevée des ulcères, on sera mieux en mesure d’organiser des actions de prévention efficace et de traitement des récidives. Il faut également éliminer une éventuelle infection à Helicobacter pylori. Dans l’intervalle, à titre de précaution systématique, les responsables des visites d’embauche et des examens périodiques doivent garder présente à l’esprit l’importance des antécédents d’ulcère peptique et s’efforcer de ne pas affecter ou laisser un travailleur ayant de tels antécédents à un poste de travail l’exposant à des sources de fortes tensions, surtout nerveuses ou psychologiques.
Le carcinome hépato-cellulaire (CHC) (CIM-9 155), tumeur maligne des cellules hépatiques, est le cancer du foie le plus fréquent. Les cholangio-carcinomes sont des tumeurs des canaux biliaires intrahépatiques. Ils constituent environ 10% des cancers du foie aux Etats-Unis, mais peuvent représenter jusqu’à 60% dans d’autres pays, par exemple dans les populations du Nord-Est de la Thaïlande (CIRC, 1990). Les angiosarcomes hépatiques sont des tumeurs très rares et hautement malignes affectant principalement les hommes. L’hépatoblastome, cancer embryonnaire peu fréquent, survient au début de la vie et varie peu avec le lieu géographique et l’appartenance ethnique.
Le pronostic du carcinome hépato-céllulaire dépend de la taille de la tumeur et de l’étendue de la cirrhose, de l’existence de métastases, de l’atteinte ganglionnaire, de l’invasion des vaisseaux et de l’existence ou de l’absence d’une coque. Il tend à récidiver après résection. On peut faire l’ablation des petits cancers de ce type avec une survie à cinq ans de 40 à 70%. La transplantation hépatique donne environ 20% de survie à deux ans chez les patients atteints d’un cancer hépato-cellulaire avancé. Toujours après transplantation hépatique, le pronostic est meilleur si la maladie est traitée précocement. Une ablation complète des hépatoblastomes est possible chez 50 à 70% des enfants. Le pourcentage de guérison après ablation va de 30 à 70%. On peut recourir à la chimiothérapie avant et après l’opération. La transplantation hépatique peut être indiquée en cas d’hépatoblastome inopérable.
Les cholangio-carcinomes sont multifocaux au moment du diagnostic chez plus de 40% des patients. Des métastases ganglionnaires sont présentes dans 30 à 50% des cas. La réponse à la chimiothérapie est très variable, avec généralement moins de 20% de succès. Une résection chirurgicale n’est possible que dans un petit nombre de cas. La radiothérapie en traitement principal ou complémentaire peut améliorer la survie des patients n’ayant pas subi une ablation totale. La survie à cinq ans est inférieure à 20%. Les angiosarcomes comportent généralement des métastases à distance. La chirurgie, la radiothérapie, la chimiothérapie et la transplantation hépatique échouent dans la plupart des cas. La majorité des patients meurent dans les six mois suivant le diagnostic (Lotze, Flickinger et Carr, 1993).
On estime à 315 000 les nouveaux cas de cancer du foie apparus dans le monde en 1985, avec une prédominance relative et absolue marquée dans des populations de pays en développement, sauf en Amérique latine (CIRC, 1994a; Parkin, Pisani et Ferlay, 1993). D’après les registres des cancers dans le monde, l’incidence annuelle moyenne des cancers du foie varie considérablement. Au cours des années quatre-vingt, cette incidence pour 100 000 habitants, normalisée d’après la population mondiale de référence, allait de 0,8 chez l’homme et 0,2 chez la femme à Maastricht, aux Pays-Bas, à 90,0 chez l’homme et à 38,3 chez la femme à Khon Kaen, en Thaïlande. L’Afrique, l’Asie orientale, la Chine et le Japon se caractérisaient par des taux élevés, l’Amérique latine et du Nord, l’Europe et l’Océanie, sauf les Maoris de Nouvelle-Zélande, ayant des taux plus faibles (CIRC, 1992). La répartition géographique du cancer du foie est corrélée à celle de la prévalence des porteurs chroniques de l’antigène de surface de l’hépatite B, ainsi qu’à celle des taux locaux de contamination des aliments par l’aflatoxine (CIRC, 1990). Le rapport homme/femme de l’incidence est généralement compris entre 1 et 3, mais il peut être augmenté dans les populations à risque élevé.
Les statistiques sur la mortalité et l’incidence du cancer du foie selon la classe sociale indiquent une tendance du risque à se concentrer dans les couches socio-économiques défavorisées; toutefois, cette différence ne se constate pas dans toutes les populations.
Les facteurs de risque reconnus du cancer hépatique primitif de l’homme comprennent les aliments contaminés par l’aflatoxine, les infections chroniques par les virus de l’hépatite B (CIRC, 1994b) et de l’hépatite C (CIRC, 1994b) et la forte consommation de boissons alcoolisées (CIRC, 1988). On estime que le HBV est responsable de 50 à 90% de l’incidence des carcinomes hépato-cellulaires dans les populations à risque élevé et de 1 à 10% dans les populations à faible risque. On soupçonne aussi les contraceptifs oraux d’être un facteur de risque. Les données impliquant le tabagisme dans l’étiologie du cancer du foie sont insuffisantes (Higginson, Muir et Muñoz, 1992).
Les différences géographiques importantes de l’incidence du cancer du foie laissent penser qu’une forte proportion de ces cancers pourrait être évitée. Les mesures préventives comprennent la vaccination contre l’hépatite B (avec une diminution estimée de l’incidence potentielle théorique d’environ 70% dans les zones d’endémie); la réduction de la contamination des aliments par les mycotoxines (diminution de 40% dans les zones d’endémie); l’amélioration des méthodes de moisson et de stockage des récoltes; la baisse de la consommation de boissons alcoolisées (réduction de 15% dans les pays occidentaux (CIRC, 1990)).
Dans différents pays, on a rapporté une fréquence excessive des cancers du foie dans un certain nombre de professions et de branches d’activité. Certaines corrélations positives s’expliquent facilement par une exposition professionnelle, comme le risque augmenté d’angiosarcome hépatique chez les travailleurs en contact avec le chlorure de vinyle (voir ci-dessous). Pour d’autres activités à risque élevé, comme le travail des métaux, la peinture en bâtiment et la transformation des aliments pour animaux, la relation avec l’exposition professionnelle est possible, mais elle n’est ni solidement établie ni systématique. Dans d’autres professions: employés des services, policiers, gardiens et agents de l’administration publique, la fréquence excessive constatée ne peut s’expliquer par une exposition professionnelle directe à des produits cancérogènes. Les données sur le cancer des agriculteurs ne fournissent pas beaucoup d’indices d’une étiologie professionnelle du cancer du foie. Une synthèse de treize études portant sur 510 cas ou décès dus à ce type de cancer dans cette profession (Blair et coll., 1992) a montré un léger déficit (rapport global de risque de 0,89; intervalle de confiance à 95%, 0,81-0,97).
Les études épidémiologiques, par branche ou par catégorie d’emploi, semblent indiquer que les expositions professionnelles peuvent jouer un rôle dans le déclenchement d’un cancer du foie. Une réduction de certaines de ces expositions permettrait donc de prévenir ce cancer chez les travailleurs exposés. Il a été montré qu’une exposition professionnelle au chlorure de vinyle, exemple classique, est responsable d’angiosarcomes hépatiques, forme rare de cancer du foie (CIRC, 1987). En conséquence, de nombreux pays ont réglementé l’exposition à ce produit. Les preuves de l’implication des solvants à base d’hydrocarbures chlorés dans l’apparition d’un cancer du foie sont de plus en plus nombreuses. Des études épidémiologiques ont établi une relation entre les aflatoxines, les chlorophénols, l’éthylèneglycol, les composés de l’étain, les insecticides et certains autres produits, d’une part, et le risque de cancer du foie, de l’autre. De nombreuses substances chimiques présentes sur les lieux de travail ont induit un cancer du foie chez l’animal et sont donc des agents cancérogènes présumés également chez l’humain. Parmi elles, on peut citer: les aflatoxines, les amines aromatiques, les colorants azoïques et benzidiques, le 1,2-dibromoéthane, le butadiène, le tétrachlorure de carbone, les chlorobenzènes, le chloroforme, les chlorophénols, le phtalate de diéthylhexyle, le 1,2-dichloroéthane, l’hydrazine, le chlorure de méthylène, les N-nitrosamines, de nombreux pesticides organochlorés, le perchloroéthylène, les biphényles polychlorés (BPC) et le toxaphène.
Le cancer du pancréas (CIM-9 157; CIM-10 C25), tumeur maligne à forte mortalité, se classe parmi les quinze cancers les plus fréquents au monde et parmi les dix les plus courants dans les pays développés; il représente 2 à 3% de l’ensemble des nouveaux cas de cancer (CIRC, 1993). On estime à 185 000 le nombre de nouveaux cas de cancer de ce type apparus en 1985 à l’échelle de la planète (Parkin, Pisani et Ferlay, 1993). L’incidence du cancer pancréatique a augmenté dans les pays développés. En Europe, cette progression s’est stabilisée, sauf au Royaume-Uni et dans certains pays nordiques (Fernandez et coll., 1994). L’incidence et la mortalité augmentent fortement avec l’âge, soit entre 30 et 70 ans. Le rapport homme/femme, ajusté selon l’âge, des nouveaux cas de cancer du pancréas est de 1,6/1 dans les pays développés, contre seulement 1,1/1 dans les pays en développement.
Entre 1960 et 1985, on a enregistré des incidences annuelles élevées de ce cancer (jusqu’à 30/100 000 hommes et 20/100 000 femmes) chez les Maoris de Nouvelle-Zélande, les Hawaïens et les Noirs Américains. En 1985, les taux corrigés en fonction de l’âge les plus élevés (plus de 7/100 000 hommes et 4/100 000 femmes) ont été constatés dans les deux sexes en Amérique du Nord, en Australie, en Europe septentrionale, orientale et occidentale, au Japon et en Nouvelle-Zélande, les taux les plus faibles (jusqu’à 2/100 000 pour les hommes et pour les femmes) ayant été déclarés en Afrique occidentale et centrale, en Asie du Sud-Est, en Mélanésie et dans les régions tempérées d’Amérique latine (CIRC, 1992; Parkin, Pisani et Ferlay, 1993).
Les différences de critères et de techniques diagnostiques compliquent et restreignent les comparaisons des populations dans le temps et dans l’espace (Mack, 1982).
La grande majorité des cancers du pancréas affectent le pancréas exocrine. La symptomatologie associe douleurs abdominales, dorsalgies, perte de poids et, éventuellement, anorexie, diabète et ictère par obstruction. Les patients présentant ces symptômes sont soumis à des tests sanguins et urinaires et à une recherche par échographie, scanner, examen cytologique et endoscopie pancréatique. Dans la plupart des cas, les malades présentent des métastases au moment du diagnostic, ce qui assombrit le pronostic.
Seuls 15% des patients atteints d’un cancer du pancréas sont opérables. Une récidive locale et des métastases à distance se produisent fréquemment après l’opération. La radiothérapie ou la chimiothérapie n’améliorent pas la survie de façon notable, sauf en association avec la chirurgie sur des cancers localisés. Les traitements palliatifs présentent peu d’intérêt. La survie reste faible en dépit de certaines améliorations du diagnostic. Entre 1983 et 1985, la survie moyenne à cinq ans dans onze populations européennes était de 3% chez les hommes et de 4% chez les femmes (CIRC, 1995). Une découverte et un diagnostic très précoces, ou l’identification des sujets à risque, pourraient améliorer les chances de succès de la chirurgie. L’efficacité du dépistage du cancer du pancréas n’a pas été établie.
Aucune tendance constante de l’incidence et de la mortalité du cancer du pancréas n’a pu être mise en évidence à l’échelle mondiale d’une catégorie socio-économique à l’autre.
Les sombres perspectives résultant des difficultés du diagnostic et de l’inefficacité du traitement sont encore aggravées par le fait que les causes du cancer du pancréas sont en grande partie inconnues, ce qui empêche une prévention efficace de cette maladie mortelle. La seule cause reconnue est le tabagisme, qui est responsable de 25 à 50% des cas, selon les habitudes tabagiques de la population. D’après certaines estimations, la suppression du tabagisme diminuerait de 30% environ l’incidence du cancer du pancréas à l’échelle mondiale (CIRC, 1990). On a soupçonné l’alcool et le café de constituer des facteurs de risque. Une étude plus approfondie des données épidémiologiques rend cependant peu probable l’existence d’une relation de cause à effet entre consommation de café et cancer du pancréas. En ce qui concerne les boissons alcoolisées, le seul lien causal entre celles-ci et le cancer du pancréas semble être la pancréatite, pathologie en relation avec une consommation importante d’alcool. La pancréatite est un facteur de risque rare, mais important, de cancer du pancréas. Il est possible que des facteurs nutritionnels encore inconnus expliquent une partie de l’étiologie de ce cancer.
De même, il se peut que des expositions professionnelles en soient responsables. Les résultats de plusieurs études épidémiologiques, établissant une relation entre des branches d’activité et des métiers et une augmentation de cancers du pancréas, sont cependant hétérogènes et incohérents et il est difficile d’identifier les expositions communes aux activités professionnelles considérées comme étant à risque élevé. A Montréal, au Canada, on a trouvé que la proportion des cancers du pancréas d’origine professionnelle était comprise entre 0% (sur la base d’agents cancérogènes reconnus) et 26% si on se fondait sur une étude cas-témoins multicentrique effectuée dans cette région (Siemiatycki et coll., 1991).
Aucune exposition professionnelle augmentant le risque de cancer du pancréas n’a été confirmée. La plupart des agents chimiques utilisés en milieu de travail et associés à un risque accru dans les études épidémiologiques n’apparaissent chacun que dans une seule étude, ce qui tendrait à prouver qu’un grand nombre de ces relations causales peuvent être des artefacts imputables au hasard ou à la confusion. En l’absence d’informations complémentaires provenant, par exemple, d’essais sur les animaux, il peut être extrêmement difficile de distinguer les relations causales véritables des autres, étant donné la méconnaissance globale que l’on a des agents impliqués dans le développement du cancer du pancréas. Les agents associés à un risque accru sont notamment l’aluminium, les amines aromatiques, l’amiante, les cendres et la suie, les poussières de laiton, les chromates, les produits de la combustion du charbon, du gaz naturel et du bois, les fumées de cuivre, les poussières de coton, les produits de nettoyage, les poussières de céréales, le fluorure d’hydrogène, les poussières d’isolants inorganiques, les rayonnements ionisants, les fumées de plomb, les composés du nickel, les oxydes d’azote, les solvants organiques et les diluants pour peintures, les peintures, les pesticides, le phénol-formaldéhyde, les poussières de matières plastiques, les hydrocarbures polycycliques aromatiques, les fibres de rayonne, les poussières d’acier inoxydable, l’acide sulfurique, les adhésifs synthétiques, les composés et les fumées d’étain, les cires et encaustiques, ainsi que les fumées de zinc (Kauppinnen et coll., 1995). De ces agents, seuls l’aluminium, les rayonnements ionisants et des pesticides non précisés sont associés à une augmentation du risque dans plus d’une étude.