

Les maladies cardio-vasculaires comptent parmi les causes les plus courantes de maladies et de décès au sein de la population active, en particulier dans les pays industriels et elles tendent également à devenir plus fréquentes dans les pays en développement (Wielgosz, 1993). Dans les pays industriels, 15 à 20% des personnes actives seront atteintes par une maladie cardio-vasculaire à un moment ou à un autre de leur carrière, le risque augmentant nettement avec l’âge. Pour la tranche d’âge de 45 à 64 ans, plus d’un tiers des décès chez les hommes et plus d’un quart des décès chez les femmes sont attribuables à ce groupe de maladies (voir tableau 3.1). Ces dernières années, les maladies cardio-vasculaires sont devenues la principale cause de décès chez les femmes après la ménopause.
|
Pays |
Hommes |
Femmes |
||||||
|
45-54 ans |
55-64 ans |
45-54 ans |
55-64 ans |
|||||
|
Taux |
% |
Taux |
% |
Taux |
% |
Taux |
% |
|
|
Russie** |
528 |
36 |
1,290 |
44 |
162 |
33 |
559 |
49 |
|
Pologne** |
480 |
38 |
1,193 |
45 |
134 |
31 |
430 |
42 |
|
Argentine* |
317 |
40 |
847 |
44 |
131 |
33 |
339 |
39 |
|
Grande-Bretagne** |
198 |
42 |
665 |
47 |
59 |
20 |
267 |
32 |
|
Etats-Unis* |
212 |
35 |
623 |
40 |
83 |
24 |
273 |
31 |
|
Allemagne** |
181 |
29 |
597 |
38 |
55 |
18 |
213 |
30 |
|
Italie* |
123 |
27 |
404 |
30 |
41 |
18 |
148 |
25 |
|
Mexique** |
128 |
17 |
346 |
23 |
82 |
19 |
230 |
24 |
|
France** |
102 |
17 |
311 |
22 |
30 |
12 |
94 |
18 |
|
Japon** |
111 |
27 |
281 |
26 |
48 |
22 |
119 |
26 |
* 1990.
** 1991. Taux = décès pour 100 000 habitants. Le pourcentage inclut toutes les causes de décès dans la tranche d’âge.
En raison de leur étiologie complexe, seule une très petite proportion des cas de maladies cardio-vasculaires sont reconnus comme étant d’origine professionnelle. Cependant, dans de nombreux pays, il est admis que l’exposition à des facteurs d’ordre professionnel contribue aux maladies cardio-vasculaires: on parle alors parfois de «maladies liées au travail». Les conditions de travail et les contraintes liées au poste de travail jouent un rôle important dans le processus multifactoriel qui conduit à ces maladies, mais il est très difficile de déterminer le rôle exact de chaque facteur causal. Ces facteurs sont étroitement imbriqués, leurs influences respectives fluctuent et la maladie résulte souvent de leur combinaison ou de leur cumul, notamment dans le cas de ceux qui sont liés au travail.
Nous renvoyons le lecteur aux traités classiques de cardiologie pour des informations détaillées sur l’épidémiologie, la physiopathologie, le diagnostic et le traitement des maladies cardio-vasculaires. Ce chapitre concerne surtout les aspects de ces maladies qui sont les plus étroitement liés au lieu de travail et sont les plus susceptibles d’être influencés par des facteurs inhérents à la tâche ou au milieu de travail.
Dans le présent article, on entend par maladies cardio-vasculaires les pathologies organiques ou fonctionnelles du cœur et du système circulatoire, ainsi que leurs répercussions sur d’autres organes. Ces affections sont classées sous les numéros 390 à 459 dans la neuvième révision de la Classification internationale des maladies (CIM) (OMS, 1975). Nous étudierons la prévalence des maladies cardio-vasculaires, l’incidence des nouveaux cas et la fréquence des décès, de la morbidité et de l’invalidité essentiellement d’après des statistiques de l’OMS sur différents pays et d’après des données recueillies en Allemagne.
Les maladies coronariennes (CIM 410-414), responsables d’une ischémie du myocarde, sont probablement les maladies cardio-vasculaires auxquelles la population active paie le plus lourd tribut, en particulier dans les pays industriels. Ces affections des coronaires se caractérisent par un rétrécissement du calibre des vaisseaux qui irriguent le muscle cardiaque, dû principalement à l’artériosclérose (athéromatose). Les coronaropathies concernent 0,9 à 1,5% des hommes en âge de travailler, contre 0,5 à 1,0% des femmes.
Les maladies cardiaques inflammatoires (CIM 420-423) peuvent toucher l’endocarde, les valvules cardiaques, le péricarde ou le muscle cardiaque (myocarde). On les rencontre moins souvent dans les pays industriels où elles ne concernent même pas 0,01% de la population adulte. Par contre, elles sont plus courantes dans les pays en développement, ce qui pourrait être lié à une plus grande prévalence de troubles nutritionnels et de maladies infectieuses dans ces pays.
Les arythmies cardiaques (CIM 427) sont relativement rares en dépit de l’ample publicité donnée il y a quelque temps par les médias aux cas de handicaps et de morts subites chez des sportifs professionnels bien connus. Bien que ces troubles puissent altérer sensiblement la capacité de travail, ils sont souvent asymptomatiques et transitoires.
Les cardiomyopathies (CIM 424) sont des maladies caractérisées par l’hypertrophie ou l’épaississement du muscle cardiaque, qui ont pour effet de réduire le calibre des vaisseaux coronaires et d’affaiblir le cœur. Bien que leur physiopathologie reste souvent obscure, ces maladies ont fait l’objet d’un regain d’attention ces dernières années, principalement à cause de l’amélioration des méthodes de diagnostic. Parmi les facteurs étiologiques avancés, on cite certaines infections, des maladies métaboliques, des troubles immunitaires ou des maladies inflammatoires qui affecteraient les capillaires, ainsi que les expositions professionnelles à des substances toxiques auxquelles nous attachons une importance particulière dans le présent volume. On distingue trois types de cardiomyopathies:
L’hypertension artérielle (CIM 401-405) (augmentation de la pression artérielle systolique et/ou diastolique) est la maladie cardio-vasculaire la plus fréquente. Elle touche 15 à 20% des travailleurs dans les pays industriels. L’hypertension artérielle fait l’objet de commentaires détaillés ci-dessous.
L’artériosclérose (modifications athéromateuses) des vaisseaux sanguins d’important calibre (CIM 440), fréquemment associée à l’hypertension artérielle, nuit aux organes qu’ils irriguent. Parmi les maladies les plus importantes de ce type, on compte les maladies vasculaires cérébrales (CIM 430-438), attribuables soit à un infarcissement ou à une hémorragie, soit à une combinaison des deux mécanismes. Ces incidents surviennent chez 0,3 à 1,0% des personnes actives, généralement après 40 ans.
Les maladies athéromateuses, notamment les maladies coronariennes, les accidents vasculaires cérébraux et l’hypertension artérielle, sont de loin les maladies cardio-vasculaires les plus fréquentes dans la population active. Elles sont d’origine multifactorielle et débutent tôt dans la vie. Leur importance dans le monde du travail résulte du fait que:
Les troubles circulatoires fonctionnels des extrémités et de l’avant-bras (CIM 443) dont la maladie de Raynaud — pâleur transitoire des doigts — sont relativement rares. Certaines maladies liées au travail, comme les engelures, l’exposition répétée au chlorure de vinyle et les vibrations au niveau des mains et de l’avant-bras peuvent occasionner ces troubles.
Les varices des membres inférieurs (CIM 454), souvent considérées à tort comme un simple problème esthétique, sont fréquentes chez les femmes, surtout au cours de la grossesse. Bien qu’il existe une prédisposition génétique à la fragilité des parois veineuses, les varices apparaissent généralement après de longues périodes en station debout immobile, à cause de la stase veineuse. Les douleurs et le gonflement des jambes qui s’ensuivent imposent souvent un changement de poste ou une modification du contenu des tâches.
De toutes les maladies cardio-vasculaires, l’hypertension artérielle est celle où on observe le plus grand nombre de nouveaux cas annuels dans la population active entre 35 et 64 ans. Dans cette tranche d’âge, on enregistre environ 1% de nouveaux cas tous les ans. Viennent ensuite les maladies coronariennes (8 à 92 nouveaux cas d’infarctus/10 000 hommes par an et 3 à 16 nouveaux cas/10 000 femmes par an) et les accidents vasculaires cérébraux (12 à 30 cas/10 000 hommes par an contre 6 à 30 cas/10 000 femmes par an). Comme les chiffres rassemblés dans le cadre du projet MONICA de l’OMS (Tunstall-Pedoe et coll., 1994; OMS, 1988) le démontrent, c’est en Chine (hommes) et en Espagne (femmes) que l’on observe le moins de nouveaux cas d’infarctus, tandis que les cas les plus nombreux concernent l’Ecosse (hommes et femmes). Ces chiffres sont importants: ils signifient en effet que, dans une population en âge de travailler, 40 à 60% des victimes d’infarctus et 30 à 40% des victimes d’accidents vasculaires cérébraux ne survivent pas à la première manifestation de ces maladies.
Dans la tranche d’âge des travailleurs ayant entre 15 et 64 ans, seuls 8 à 18% des décès par maladies cardio-vasculaires surviennent avant l’âge de 45 ans. La plupart des issues fatales concernent les personnes de plus de 45 ans et les taux annuels de décès augmentent régulièrement avec l’âge. Les chiffres de mortalité fluctuent et varient considérablement d’un pays à l’autre (OMS, 1994b).
Le tableau 3.1 montre les taux de décès pour les hommes et les femmes âgés de 45 à 54 ans et de 55 à 64 ans dans certains pays. Il est à noter que la mortalité chez les hommes est systématiquement plus élevée que chez les femmes d’âge identique. Le tableau 3.2 compare les taux de décès pour plusieurs maladies cardio-vasculaires parmi les personnes âgées de 55 à 64 ans dans cinq pays.
|
Catégories de diagnostic |
Russie (1991) |
Etats-Unis (1990) |
Allemagne (1991) |
France (1991) |
Japon (1991) |
|||||
|
|
H |
F |
H |
F |
H |
F |
H |
F |
H |
F |
|
393-398 |
16,8 |
21,9 |
3,3 |
4,6 |
3,6 |
4,4 |
2,2 |
2,3 |
1,2 |
1,9 |
|
401-405 |
22,2 |
18,5 |
23,0 |
14,6 |
16,9 |
9,7 |
9,4 |
4,4 |
4,0 |
1,6 |
|
410 |
160,2 |
48,9 |
216,4 |
79,9 |
245,2 |
61,3 |
100,7 |
20,5 |
45,9 |
13,7 |
|
411-414 |
586,3 |
189,9 |
159,0 |
59,5 |
99,2 |
31,8 |
35,8 |
6,8 |
15,2 |
4,2 |
|
415-429 |
60,9 |
24,0 |
140,4 |
64,7 |
112,8 |
49,2 |
73,2 |
27,0 |
98,7 |
40,9 |
|
430-438 |
385,0 |
228,5 |
54,4 |
42,2 |
84,1 |
43,8 |
59,1 |
26,7 |
107,3 |
53,6 |
|
440 |
{50,0 |
19,2} |
4,4 |
2,1 |
11,8 |
3,8 |
1,5 |
0,3 |
0,3 |
0,1 |
|
441-448 |
18,4 |
6,7 |
15,5 |
4,2 |
23,4 |
3,8 |
3,8 |
2,6 |
||
|
Total 390-459 |
1 290,2 |
559,2 |
623,2 |
273,2 |
597,2 |
213,2 |
311,2 |
94,2 |
281,2 |
119,2 |
Décès pour 100 000 habitants; H = hommes; F = femmes.
Les statistiques relatives aux journées de travail perdues en fonction du diagnostic mettent en lumière l’impact de la morbidité au sein de la population active, même si les désignations diagnostiques sont généralement moins précises que dans les cas de retraite anticipée pour motif d’invalidité. Les cas observés, exprimés le plus souvent en nombre de cas pour 10 000 salariés, donnent une idée de la fréquence des différentes classes de maladies, tandis que le nombre moyen de journées de travail perdues par cas indique la gravité relative de certaines affections. Ainsi, d’après les statistiques rassemblées en Allemagne par les Allgemeine Ortskrankenkassen (AOK), sur dix millions de travailleurs, 7,7% des cas d’incapacité de travail totale en 1991-92 étaient imputables aux maladies cardio-vasculaires, même si le nombre de cas pour cette période ne représentait que 4,6% du nombre total de cas déclarés (voir tableau 3.3). Dans certains pays où une retraite anticipée est offerte en cas de diminution de la capacité de travail pour raisons de santé, le profil de fréquence des invalidités est superposable à celui des différentes classes de maladies cardio-vasculaires.
|
Catégorie de diagnostic |
Principales causes de maladie |
Retraite anticipée; nombre pour 100 000 préretraités |
Incapacité de travail moyenne par année, 1990-1992 |
||||
|
|
|
Nombre de cas pour 100 000 salariés |
Jours d’absence par cas |
||||
|
|
|
Hommes |
Femmes |
Hommes |
Femmes |
Hommes |
Femmes |
|
390-392 |
Rhumatisme articulaire aigu |
16 |
24 |
49 |
60 |
28, 1 |
32, 8 |
|
393-398 |
Cardiopathies rhumatismales chroniques |
604 |
605 |
24 |
20 |
67, 5 |
64, 5 |
|
401-405 |
Hypertension artérielle et maladies consécutives |
4 158 |
4 709 |
982 |
1 166 |
24, 5 |
21, 6 |
|
410-414 |
Cardiopathies ischémiques |
9 635 |
2 981 |
1 176 |
529 |
51, 2 |
35, 4 |
|
410, 412 |
Infarctus aigu ou ancien du myocarde |
2 293 |
621 |
276 |
73 |
85, 8 |
68, 4 |
|
414 |
Maladies coronariennes |
6 932 |
2 183 |
337 |
135 |
50, 8 |
37, 4 |
|
415-417 |
Maladies circulatoires pulmonaires |
248 |
124 |
23 |
26 |
58, 5 |
44, 8 |
|
420-429 |
Autres cardiopathies non rhumatismales |
3 434 |
1 947 |
645 |
544 |
36, 3 |
25, 7 |
|
420-423 |
Cardiopathies inflammatoires |
141 |
118 |
20 |
12 |
49, 4 |
48, 5 |
|
424 |
Valvulopathies |
108 |
119 |
22 |
18 |
45, 6 |
38, 5 |
|
425 |
Cardiomyopathies |
1 257 |
402 |
38 |
14 |
66, 8 |
49, 2 |
|
426 |
Troubles de la conduction cardiaque |
86 |
55 |
12 |
7 |
39, 6 |
45, 0 |
|
427 |
Troubles du rythme cardiaque |
734 |
470 |
291 |
274 |
29, 3 |
21, 8 |
|
428 |
Insuffisances cardiaques |
981 |
722 |
82 |
61 |
62, 4 |
42, 5 |
|
430-438 |
Maladies vasculaires cérébrales |
4 415 |
2 592 |
172 |
120 |
75, 6 |
58, 9 |
|
440-448 |
Maladies des artères, artérioles et capillaires |
3 785 |
1 540 |
238 |
90 |
59, 9 |
44, 5 |
|
440 |
Artériosclérose |
2 453 |
1 090 |
27 |
10 |
71, 7 |
47, 6 |
|
443 |
Maladie de Raynaud et autres maladies vasculaires |
107 |
53 |
63 |
25 |
50, 6 |
33, 5 |
|
444 |
Embolie et thrombose artérielles |
219 |
72 |
113 |
34 |
63, 3 |
49, 5 |
|
451-456 |
Maladies des veines |
464 |
679 |
1 020 |
1 427 |
22, 9 |
20, 3 |
|
457 |
Maladies des vaisseaux lymphatiques non infectieuses |
16 |
122 |
142 |
132 |
10, 4 |
14, 2 |
|
458 |
Hypotension |
29 |
62 |
616 |
1 501 |
9, 4 |
9, 5 |
|
459 |
Autres maladies circulatoires |
37 |
41 |
1 056 |
2 094 |
11, 5 |
10, 2 |
|
390-459 |
Total des maladies cardio-vasculaires |
26 843 |
15 426 |
6 143 |
7 761 |
29, 6 |
18, 9 |
* Personnes en retraite aniticipée: fonds d'assurance maladie invalidité de l'ancienne République fédérale d'Allemagne, incapacité de travail AOK de l'Ouest.
Les facteurs de risque sont les caractéristiques génétiques, physiologiques, comportementales et socio-économiques des individus qui les placent dans un groupe de population plus enclin à contracter un problème de santé ou une pathologie donnée que le reste de celle-ci. Employés en général pour les maladies d’origine multifactorielle, ces facteurs de risque sont particulièrement utiles pour identifier les groupes cibles susceptibles de bénéficier de mesures de prévention primaire et pour évaluer l’efficacité de ces programmes. Les connaissances acquises sur les facteurs de risque sont dues à des études prospectives de population de grande envergure, telles que l’étude de Framingham (Massachusetts, Etats-Unis) sur les maladies coronariennes et les accidents vasculaires cérébraux, ainsi qu’à d’autres études épidémiologiques et d’intervention et à la recherche expérimentale.
Il faut souligner que les facteurs de risque ne sont guère plus que l’expression de probabilités — c’est-à-dire qu’ils ne sont pas absolus et ne permettent pas de poser de diagnostics. Le fait de présenter un ou plusieurs facteurs de risque pour une maladie particulière ne signifie pas nécessairement que l’on développera la maladie. Inversement, le fait de n’en présenter aucun ne garantit pas qu’on restera indemne de toute pathologie. Les facteurs de risque sont des caractéristiques individuelles qui déterminent la probabilité qu’un individu soit victime d’une maladie ou d’un groupe de maladies dans un laps de temps futur donné. Les catégories de facteurs de risque comprennent:
Bien entendu, des facteurs génétiques et certaines prédispositions jouent également un rôle dans la pathogenèse de l’hypertension artérielle, du diabète sucré et des troubles du métabolisme lipidique. Beaucoup de facteurs de risque favorisent le développement de l’artériosclérose, qui est un élément précurseur du premier événement coronarien.
Certains facteurs de risque peuvent contribuer au développement de maladies. Le tabagisme, par exemple, est associé aux maladies coronariennes, aux accidents vasculaires cérébraux et aux cancers du poumon. En même temps, un individu peut réunir plusieurs facteurs de risque pour une maladie particulière; ces facteurs peuvent être additifs, mais le plus souvent leur combinaison peut multiplier les risques de développer une pathologie. Les facteurs somatiques et le mode de vie ont été identifiés comme étant les principaux facteurs de risque pour les maladies coronariennes et les accidents vasculaires cérébraux.
L’hypertension artérielle (pression artérielle élevée) est une maladie en soi qui constitue l’un des principaux facteurs de risque pour les maladies coronariennes et les accidents vasculaires cérébraux. D’après les critères de l’OMS, la pression artérielle est considérée comme normale lorsque la pression artérielle diastolique est inférieure à 90 mm Hg et la pression artérielle systolique inférieure à 140 mm Hg. Dans l’hypertension artérielle modérée, la pression artérielle diastolique se situe entre 90 et 94 mm Hg et la pression artérielle systolique entre 140 et 159 mm Hg. Les personnes dont la pression artérielle diastolique est égale ou supérieure à 95 mm Hg et dont la pression artérielle systolique est égale ou supérieure à 160 mm Hg sont considérées comme hypertendues. Cependant, certaines études ont démontré que ces critères tranchés ne tiennent pas compte de la réalité. Certains individus ont en effet une hypertension artérielle «labile» — la pression artérielle oscillant entre le niveau normal et l’hypertension, selon les circonstances au moment de la mesure. En outre, indépendamment des catégories susmentionnées, on constate une progression linéaire du risque relatif à mesure que la pression artérielle s’élève au-dessus du niveau normal.
Aux Etats-Unis, par exemple, l’incidence des maladies coronariennes et des accidents vasculaires cérébraux chez les hommes âgés de 55 à 61 ans était de 1,61% par an pour ceux dont la pression artérielle était normale, contre 4,6% par an pour les hypertendus (National Heart, Lung and Blood Institute, 1981).
Des pressions artérielles diastoliques supérieures à 94 mm Hg ont été constatées chez 2 à 36% de la population entre 35 et 64 ans, d’après l’étude MONICA de l’OMS. Dans de nombreux pays d’Europe centrale, septentrionale et orientale (par exemple, en Russie, en République tchèque, en Finlande, en Ecosse, en Roumanie, en France, ainsi que dans certaines régions d’Allemagne et à Malte), on a trouvé 30% de personnes hypertendues dans la population âgée de 35 à 54 ans, tandis que dans d’autres pays, notamment en Belgique, au Canada, au Danemark, en Espagne, aux Etats-Unis et au Luxembourg, la proportion des hypertendus dans la même tranche d’âge de la population était inférieure à 20% (OMS, 1988). La fréquence de l’hypertension artérielle tend à augmenter avec l’âge et n’est pas la même dans toutes les races: c’est en tout cas ce que l’on a constaté aux Etats-Unis où l’hypertension artérielle est plus fréquente chez les Afro-Américains que chez les Blancs.
Certains facteurs contribuent au développement de l’hypertension artérielle, en particulier l’obésité, l’excès de sel dans l’alimentation, certaines habitudes alimentaires, la consommation excessive d’alcool, le manque d’exercice et plusieurs facteurs psychosociaux, dont le stress (Levi, 1983). De plus, il existe une prédisposition génétique dont l’importance relative n’est pas encore pleinement comprise (OMS, 1985). Des antécédents familiaux d’hypertension artérielle doivent être considérés comme une mise en garde et inciter l’individu à réduire les facteurs de risque liés à son mode de vie.
Il semble établi que des facteurs psychosociaux et psychosomatiques, conjugués aux effets du travail, peuvent contribuer à l’hypertension artérielle, en particulier dans les cas de poussées hypertensives transitoires. Certaines hormones (adrénaline et noradrénaline), ainsi que le cortisol (Levi, 1972), sont alors présentes en concentrations anormalement élevées. Le cortisol peut, seul ou conjointement avec une consommation excessive de sel, provoquer une augmentation de la pression artérielle. Le stress lié au travail semble également jouer un rôle dans l’hypertension artérielle. Une comparaison faite sur des contrôleurs du trafic aérien soumis à des tensions psychiques importantes d’intensités variables a permis de mettre en évidence une relation dose-effet entre la densité de la circulation aérienne et la pression artérielle (Levi, 1972; OMS, 1985).
L’hypertension artérielle peut et doit être traitée, même en l’absence de tout symptôme. Les changements de mode de vie, tels que la perte de poids, la diminution de la consommation de sel et l’exercice physique régulier, associés si nécessaire à la prise de médicaments antihypertenseurs, permettent généralement de faire tomber la pression artérielle à des niveaux normaux. Malheureusement, pour de nombreux individus, le diagnostic d’hypertension artérielle n’est pas suivi d’un traitement adapté. D’après l’étude OMS-MONICA (1988), moins de 20% des femmes souffrant d’hypertension artérielle étaient traitées de façon adéquate au milieu des années quatre-vingt en Russie, à Malte, Allemagne de l’Est, en Ecosse, en Finlande et en Italie. Pour les hommes, ces pourcentages étaient inférieurs à 15% en Irlande, en Allemagne, en Chine, en Russie, à Malte, en Finlande, en Pologne, en France et en Italie.
Prévenir l’hypertension artérielle consiste avant tout à identifier les individus dont la pression artérielle est trop élevée au moyen de contrôles périodiques ou de campagnes de dépistage; les mesures doivent être réitérées afin de déterminer le niveau et la durée des élévations de la pression artérielle en vue de la prescription, le cas échéant, d’un traitement approprié à poursuivre à vie. Les personnes aux antécédents familiaux d’hypertension devraient se soumettre à des contrôles de pression artérielle plus fréquents et être conseillées sur la façon d’éliminer ou de réduire leurs autres facteurs de risque éventuels. La diminution de la consommation d’alcool, l’exercice et la bonne forme physique, le maintien d’un poids corporel normal et le souci de réduire le stress psychologique sont autant d’éléments importants dans les programmes de prévention. Les améliorations des conditions de travail, comme la réduction des nuisances sonores ou d’une chaleur excessive, sont d’autres exemples de mesures préventives.
Le lieu de travail se prête idéalement aux programmes de dépistage, de suivi et de traitement de l’hypertension artérielle. La commodité d’accès à ces programmes et leur gratuité ou quasi-gratuité les rendent avantageux pour les participants. En outre, un phénomène de dynamique de groupe lié au fait que ces programmes concernent des collègues de travail explique leur succès et le faible taux d’abandons.
De nombreuses études internationales de longue durée ont démontré de façon convaincante l’existence d’un lien entre les anomalies du métabolisme lipidique et un risque accru de maladies coronariennes et d’accidents vasculaires cérébraux. Ce lien est particulièrement évident lorsque le cholestérol total et les LDL (lipoprotéines de basse densité) sont élevés ou lorsque les concentrations de HDL (lipoprotéines de haute densité) sont basses. Des travaux récents confirment cette relation entre le risque de développer ces maladies et les taux de ces différentes fractions lipoprotéiques (OMS, 1994a).
La fréquence de l’hypercholestérolémie (6,5mmol/l) varie fortement selon le groupe de population étudié, comme l’ont démontré les études OMS-MONICA réalisées à l’échelle mondiale vers le milieu des années quatre-vingt (OMS, 1988). Elles ont révélé des taux élevés de cholestérol total chez les personnes en âge de travailler (tranche d’âge de 35 à 64 ans) allant de 1,3 à 46,5% pour les hommes et de 1,7 à 48,7% pour les femmes. Bien que les intervalles de variation aient été globalement comparables, les taux moyens de cholestérol des groupes étudiés présentaient des différences importantes selon les pays: en Finlande, en Ecosse, en Allemagne de l’Est, en Belgique, aux Pays-Bas, au Luxembourg et à Malte, la cholestérolémie moyenne était supérieure à 6 mmol/l, tandis que les valeurs moyennes étaient plus basses dans les pays de l’Asie orientale, tels que la Chine (4,1 mmol/l) et le Japon (5,0 mmol/l). Dans les deux régions, les valeurs moyennes étaient donc inférieures à 6,5 mmol/l (250 mg/dl), taux considéré comme normal; cependant, comme dans le cas de la pression artérielle, on a affaire à une élévation linéaire du risque, avec le niveau de cholestérol qui s’élève, et non pas à un seuil net entre des valeurs dites normales et des valeurs dites pathologiques. Certains spécialistes ont fixé à 180 mg/dl le taux de cholestérol total idéal à ne pas dépasser.
Il est à noter qu’il existe une différence liée au sexe: les taux de HDL sont en moyenne moins élevés chez les femmes, ce qui expliquerait peut-être que celles qui sont en âge de travailler ont une mortalité par maladies coronariennes moins élevée.
A l’exception du nombre relativement limité d’individus souffrant d’hypercholestérolémie familiale, les taux de cholestérol reflètent généralement une alimentation riche en cholestérol et en graisses saturées. Les régimes à base de fruits, de produits végétaux et de poisson, qui contiennent moins de lipides totaux et une plus grande proportion d’acides gras polyinsaturés, vont généralement de pair avec des taux de cholestérol sanguins plus faibles. Bien que leur rôle ne soit pas entièrement élucidé, l’absorption d’antioxydants (vitamine E, carotène, sélénium, etc.) influence probablement aussi ces taux.
Sont compris dans les facteurs associés à des taux plus élevés de HDL-cholestérol (lipoprotéine à effet protecteur) la race (les Noirs), le sexe (les femmes), le poids normal, l’exercice physique et la consommation modérée d’alcool.
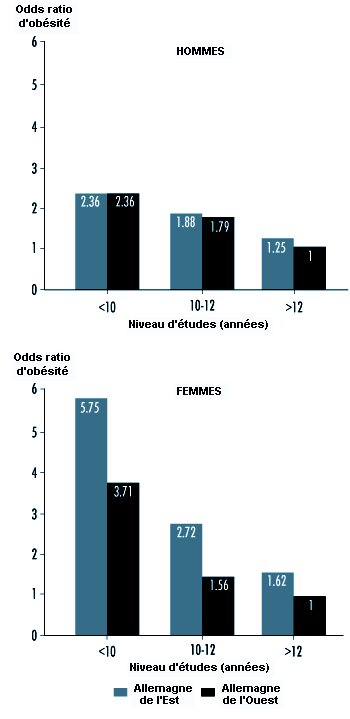
Le niveau socio-économique semble également jouer un rôle, du moins dans les pays industriels, comme l’Allemagne de l’Ouest. Ainsi, on a relevé des taux de cholestérol plus importants dans les couches de population dont le niveau d’études était peu élevé (moins de dix ans de scolarité) que chez les personnes ayant été scolarisées pendant 12 ans ou plus, et ce aussi bien chez les hommes que chez les femmes (Heinemann, 1993).
Le tabagisme est l’un des facteurs de risque les plus importants pour les maladies coronariennes. Le risque lié au tabagisme actif est directement proportionnel au nombre de cigarettes fumées, à la durée du tabagisme, à l’âge auquel l’individu a commencé à fumer, ainsi qu’à la quantité de fumée inhalée et à la teneur en goudron, en nicotine et en monoxyde de carbone de la fumée inhalée. La figure 3.1 illustre l’augmentation frappante de la mortalité par maladies coronariennes chez les fumeurs par rapport aux non-fumeurs. Ce risque accru se retrouve tant chez les hommes que chez les femmes et dans toutes les couches socio-économiques.
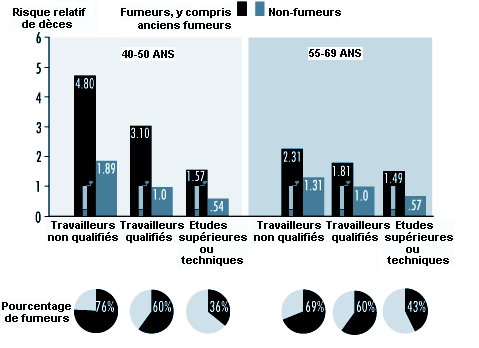
Le risque relatif associé à la consommation de cigarettes décroît après l’abandon du tabagisme. Ce phénomène est progressif; après environ dix ans d’abstinence, le risque redevient presque comparable à celui des personnes n’ayant jamais fumé.
On a récemment apporté la preuve que le tabagisme passif (inhalation de fumée de cigarette par des non-fumeurs) constitue également un risque important (Wells, 1994; Glantz et Parmley, 1995).
Le pourcentage de fumeurs de cigarettes varie selon les pays, comme en témoigne l’étude OMS-MONICA (1988) conduite à l’échelle internationale. Chez les hommes entre 35 et 64 ans, les plus grands pourcentages de fumeurs sont constatés dans les pays suivants: Russie, Pologne, Ecosse, Hongrie, Italie, Malte, Japon et Chine. Pour les femmes, les pourcentages les plus élevés s’observent en Ecosse, au Danemark, en Irlande, aux Etats-Unis, en Hongrie et en Pologne (les données récentes concernant la Pologne sont limitées aux grandes villes).
Le tabagisme chez les travailleurs est fonction du statut social et du niveau professionnel. La figure 3.1 montre, par exemple, que c’est dans les classes sociales les plus basses qu’on enregistrait en Allemagne de l’Est les plus forts pourcentages de fumeurs. L’inverse est constaté dans les pays où le nombre de fumeurs est relativement faible et où le tabagisme concerne surtout les personnes de niveau social élevé. En Allemagne de l’Est, la proportion de fumeurs était plus grande chez les travailleurs postés que chez ceux travaillant selon un horaire de travail normal.
Dans la plupart des pays industriels, l’alimentation traditionnelle peu grasse a fait place à des régimes alimentaires riches en calories et en graisses et pauvres en sucres lents, trop sucrés ou trop salés. Cette alimentation conduit à l’obésité, à l’hypertension artérielle et à l’hypercholestérolémie, avec un fort risque de maladies cardio-vasculaires. Une consommation importante de graisses animales, qui contiennent beaucoup d’acides gras saturés, entraîne une augmentation du LDL-cholestérol et du risque cardio-vasculaire. Les graisses d’origine végétale contiennent beaucoup moins d’acides gras saturés (OMS, 1994a). Ici aussi, on constate une forte corrélation entre les habitudes alimentaires, le niveau socio-économique et le métier exercé.
L’excès de poids ou surcharge pondérale (obésité due à un excès de tissu graisseux et non à une masse musculaire importante) constitue un facteur de risque cardio-vasculaire moins immédiat. Il semble établi que la répartition de l’excès de tissu graisseux chez les hommes (obésité androïde) entraîne un plus grand risque de maladies cardio-vasculaires et de problèmes métaboliques que l’obésité de type gynoïde (adiposité au niveau des hanches).
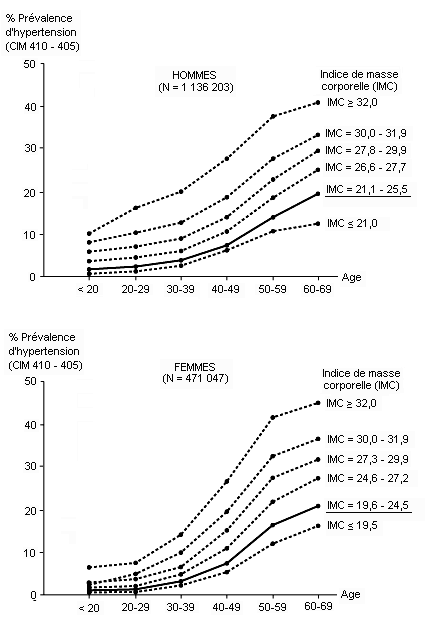
L’excès de poids est associé à l’hypertension artérielle, à l’hypercholestérolémie et au diabète sucré. Chez les femmes surtout, la surcharge pondérale tend à s’accentuer avec l’âge (Heuchert et Enderlein, 1994) (voir figure 3.2). L’excès de poids rend l’exercice physique malaisé et expose également aux troubles de l’appareil locomoteur et à l’arthrose. La fréquence de l’obésité varie considérablement selon les pays. Des enquêtes sur des populations randomisées, effectuées dans le cadre du projet OMS-MONICA, montrent un pourcentage d’obésité supérieur à 20% chez les femmes de 35 à 64 ans en République tchèque, en Allemagne de l’Est, en Finlande, en France, en Hongrie, en Pologne, en Russie, en Espagne et en Yougoslavie, ainsi que dans les deux sexes en Lituanie, à Malte et en Roumanie. En Chine, au Japon, en Nouvelle-Zélande et en Suède, on relève moins de 10% d’excès de poids important chez les hommes ou les femmes de cette même tranche d’âge.
Les causes les plus fréquentes d’obésité incluent des facteurs familiaux (il peut exister une composante génétique mais, le plus souvent, l’obésité est la conséquence de mauvaises habitudes alimentaires familiales), un excès de nourriture, des régimes alimentaires riches en graisses et en sucres et le manque d’exercice physique. L’excès de poids tend à être plus courant dans les couches socio-économiques les moins élevées, en particulier chez les femmes où, parmi d’autres facteurs, la précarité économique rend difficile la pratique d’un régime alimentaire équilibré. Des études de population en Allemagne ont montré que la fréquence d’un excès de poids significatif était trois à cinq fois supérieure chez les personnes de faible niveau de scolarité que chez celles ayant fait des études plus longues. De plus, certains métiers, en particulier ceux liés à la préparation des aliments et à l’agriculture ainsi que, dans une certaine mesure, le travail posté, sont associés à un pourcentage élevé d’obésité (voir figure 3.3) (Heinemann, 1993).
L’association étroite entre l’hypertension artérielle, l’excès de poids et le diabète sucré d’une part et le manque d’exercice au travail ou pendant le temps libre de l’autre désigne la sédentarité comme un facteur de risque significatif pour les maladies coronariennes et les accidents vasculaires cérébraux (Briazgounov, 1988; OMS, 1994a). Un certain nombre d’études ont démontré que, tous autres facteurs de risque maintenus constants, le taux de mortalité est moins élevé parmi les personnes qui font régulièrement de l’exercice physique intensif que chez celles qui ont un mode de vie sédentaire.
On évalue la dépense physique soit d’après la durée et la quantité d’exercices physiques accomplis, soit d’après l’augmentation de la fréquence cardiaque qu’ils ont provoquée et le temps nécessaire pour que cette fréquence retourne à son niveau de repos. Ce dernier paramètre est également un bon indicateur de l’état du système cardio-vasculaire: grâce à une activité physique régulière, la fréquence cardiaque pour un effort donné augmentera moins chez un sujet entraîné et retrouvera plus rapidement le niveau de repos.
Les programmes d’entretien de l’aptitude physique sur le lieu de travail se sont avérés efficaces pour renforcer le système cardio-vasculaire. De plus, les participants tendent à arrêter de fumer et accordent une plus grande attention à leur régime alimentaire, ce qui a pour effet de réduire de façon notable les risques de maladies coronariennes et d’accidents vasculaires cérébraux.
Une consommation excessive de boissons alcoolisées, en particulier d’alcools forts, a été corrélée à une augmentation des risques d’hypertension artérielle, d’accidents vasculaires cérébraux et de cardiomyopathies. Par contre, une consommation modérée d’alcool, notamment de vin, réduit le risque de maladies coronariennes (OMS, 1994a). Ce fait a été mis en rapport avec la moindre mortalité par maladies coronariennes dans les couches sociales supérieures des pays industriels où on préfère généralement le vin aux alcools forts. Notons également que les buveurs de bière ont tendance à grossir davantage que ceux de vin, même si la quantité d’alcool qu’ils absorbent est comparable. Or, comme mentionné plus haut, l’excès de poids peut augmenter leur risque cardio-vasculaire.
Des études de mortalité faites à partir des registres de décès en Europe occidentale, au Royaume-Uni, en Scandinavie, aux Etats-Unis et au Japon ont mis en évidence une relation étroite entre la situation socio-économique et le risque de maladies coronariennes. En Allemagne de l’Est, par exemple, le taux de décès par maladies cardio-vasculaires était nettement inférieur dans les classes sociales élevées (voir figure 3.1) (Marmot et Theorell, 1991). En Angleterre et au pays de Galles, où le taux de mortalité globale est en diminution, le fossé relatif entre classes sociales s’élargit.
La situation socio-économique est généralement définie par des indicateurs tels que la profession, les qualifications professionnelles, le poste occupé, le niveau d’études et, dans certains cas, les revenus. Ces éléments déterminent directement le niveau de vie, les habitudes alimentaires, les activités de loisirs, la taille des familles et l’accès aux soins médicaux. Comme mentionné précédemment, les facteurs de risque comportementaux (habitudes tabagiques et alimentaires, etc.) et les facteurs de risque somatiques (obésité, hypertension artérielle et hyperlipidémie) varient considérablement selon les classes sociales et les catégories professionnelles (Mielck, 1994; Helmert, Shea et Maschewsky-Schneider, 1995).
Par facteurs psychosociaux au travail, on entend essentiellement les effets conjugués du milieu de travail, de la nature de l’activité exercée, des exigences du travail et des conditions technologiques et d’organisation, de même que certains facteurs propres à l’individu tels que la compétence et la vulnérabilité émotionnelle et, enfin, les indicateurs de santé (Karasek et Theorell, 1990; Siegrist, 1995).
On connaît bien les effets de l’exposition répétée au stress chez les individus souffrant déjà de maladies cardio-vasculaires. Le stress entraîne des crises d’angine de poitrine, d’arythmie, et peut même conduire à un arrêt cardiaque. Il peut aussi précipiter l’apparition d’un ictus cérébral ou d’un infarctus du myocarde. Dans ce contexte, on entend généralement par «stress» un stress physique aigu. Cependant, un certain nombre de faits semblent indiquer qu’un stress intense de nature psychosociale peut entraîner les mêmes effets. Des études réalisées à partir des années cinquante ont montré que les personnes qui occupent deux emplois, ou qui font des heures supplémentaires sur de longues périodes, augmentent leur risque d’être victimes d’un infarctus, même si elles sont relativement jeunes. D’autres études ont montré que, pour un même emploi, les personnes qui subissent les plus grandes pressions en raison du volume de travail, des cadences ou des problèmes rencontrés sur le lieu de travail, courent un risque de crise cardiaque bien plus élevé (Mielck, 1994).
Au cours des quinze dernières années, des travaux portant sur le stress au travail donnent à penser qu’il existe une relation causale entre le stress professionnel et l’incidence des maladies cardio-vasculaires. Cette relation se vérifie tant pour la mortalité par maladies cardio-vasculaires que pour la fréquence des maladies coronariennes et de l’hypertension artérielle (Schnall, Landsbergis et Baker, 1994). Le modèle de Karasek relatif au stress professionnel retient deux facteurs susceptibles d’accroître l’incidence des maladies cardio-vasculaires:
Plus tard, Johnson a ajouté un troisième facteur: l’ampleur du soutien social (Kristensen, 1995) qui fait l’objet de commentaires plus détaillés dans le chapitre sur «Les facteurs psychosociaux et organisationnels» de la présente Encyclopédie. Ce chapitre aborde la question des facteurs individuels, tels que la personnalité de type A, ainsi que le soutien social et d’autres méthodes de gestion du stress.
Qu’ils soient liés à l’individu ou à une situation particulière, les effets des facteurs qui contribuent à augmenter les risques de maladies cardio-vasculaires peuvent être atténués par des «mécanismes d’adaptation», et cela, en identifiant les problèmes et en s’efforçant de les régler du mieux possible.
Jusqu’à présent, la prévention des effets nocifs dus au stress professionnel a surtout été axée sur des mesures visant l’individu. Cependant, on cherche de plus en plus à apporter des améliorations à l’organisation du travail et à accorder une plus grande liberté de décision aux salariés (analyse-intervention et négociation collective, par exemple; en Allemagne, cercles de qualité et de santé au travail) pour améliorer la productivité, ainsi que pour humaniser le travail en diminuant l’intensité du stress (Landsbergis et coll., 1993).
De nombreuses publications parues à l’échelle internationale traitent des risques pour la santé occasionnés par le travail de nuit et le travail posté. Il est généralement admis que le travail posté constitue en soi un facteur de risque qui aura des conséquences néfastes s’il vient s’ajouter à d’autres exigences et contraintes liées au travail (directes ou indirectes).
Au cours de la dernière décennie, les recherches sur le travail posté et le travail de nuit ont surtout porté sur les conséquences que ce type de travail peut avoir à long terme sur la fréquence des maladies cardio-vasculaires, en particulier des cardiopathies ischémiques et de l’infarctus du myocarde, ainsi que sur les facteurs de risque cardio-vasculaire. Les observations faites lors de ces études épidémiologiques, notamment celles réalisées en Scandinavie, semblent indiquer que les travailleurs postés paient un plus lourd tribut aux coronaropathies et aux infarctus (Alfredsson, Karasek et Theorell, 1982; Alfredsson, Spetz et Theorell, 1985; Knutsson et coll., 1986; Tüchsen, 1993). Au Danemark, on a même estimé que 7% des maladies cardio-vasculaires, tant chez les hommes que chez les femmes, sont attribuables au travail posté (Olsen et Kristensen, 1991).
L’hypothèse selon laquelle les personnes qui travaillent de nuit ou par postes sont plus exposées aux maladies cardio-vasculaires (le risque relatif est estimé à 1,4) est étayée par d’autres études qui comparent certains facteurs de risque tels que l’hypertension artérielle ou l’hyperlipidémie chez les travailleurs de nuit et chez les travailleurs de jour. Diverses études ont démontré que le travail de nuit et le travail posté peuvent non seulement entraîner une hypertension artérielle, mais également provoquer une augmentation des taux de triglycérides et de cholestérol sérique (en plus de fluctuations, dans les limites des valeurs normales, du rapport HDL-cholestérol/cholestérol total). Ces changements, ajoutés à d’autres facteurs de risque (par exemple, tabagisme important et surcharge pondérale chez les travailleurs postés) peuvent causer une augmentation de la morbidité et de la mortalité par athérome (DeBacker et coll., 1984; DeBacker et coll., 1987; Härenstam et coll., 1987; Knutsson, 1989; Lavie et coll., 1989; Lennernäs, Åkerstedt et Hambraeus, 1994; Orth-Gomér, 1983; Romon et coll., 1992).
La question d’un éventuel lien causal entre le travail posté et l’artériosclérose n’est pas complètement résolue, la physiopathologie de celle-ci n’étant pas parfaitement connue. Les mécanismes possibles, cités dans les ouvrages sur la question, incluent les changements dans la façon de s’alimenter, les habitudes tabagiques, une mauvaise qualité de sommeil, une augmentation des taux de lipides sériques, le stress chronique engendré par les contraintes sociales et psychologiques et la perturbation des rythmes circadiens. Knutsson (1989) a proposé des vues intéressant la façon dont le travail posté pourrait contribuer à long terme à la pathogenèse des maladies cardio-vasculaires chroniques.
L’influence d’autres facteurs étiologiques sur l’évaluation du risque n’a pratiquement pas été étudiée étant donné que, dans le domaine professionnel, d’autres conditions de travail génératrices de stress (bruit, produits chimiques dangereux, tensions psychosociales, monotonie, etc.) sont associées au travail posté. Le fait que les mauvaises habitudes alimentaires et le tabagisme sont courants chez les travailleurs postés est souvent interprété comme la preuve que le risque accru de maladies cardio-vasculaires chez ces travailleurs est la conséquence indirecte d’une hygiène de vie médiocre plutôt que la conséquence directe du travail posté (Rutenfranz, Knauth et Angersbach, 1981). Cependant, on est en droit de se demander si c’est le travail posté par lui-même qui entraîne des comportements à risque ou si, au contraire, la différence ne serait pas essentiellement liée aux raisons qui ont motivé le choix de l’emploi exercé et du lieu de travail. Quoi qu’il en soit, un soin particulier doit être apporté aux programmes de prévention des maladies cardio-vasculaires pour les travailleurs de nuit et les travailleurs postés, étant donné le risque élevé qu’ils encourent.
En résumé, les facteurs de risque englobent un large éventail de caractéristiques génétiques, somatiques, physiologiques, comportementales et psychologiques qui peuvent être évaluées une par une pour chaque individu ou groupe d’individus. L’effet conjugué de ces facteurs est d’augmenter la probabilité de survenue de maladies cardio-vasculaires ou, plus précisément dans le contexte de cet article, de maladies coronariennes ou d’accidents vasculaires cérébraux. Outre le fait qu’ils contribuent à élucider les causes et la pathogenèse de maladies multifactorielles, les facteurs de risque permettent aussi de déterminer quelles personnes pourraient bénéficier de l’élimination ou de la neutralisation de certains d’entre eux. Le lieu de travail se prête bien à cet exercice, comme en atteste le succès des efforts de prévention démontré par des enquêtes répétées dans le temps.
La plupart des individus souffrant d’une maladie cardio-vasculaire confirmée sont capables d’occuper la plupart des emplois proposés dans la société moderne et d’y être productifs et efficaces. Il y a quelques décennies à peine, toute personne ayant survécu à un infarctus du myocarde était choyée et dorlotée pendant des semaines et des mois, mise sous surveillance étroite et contrainte à l’inactivité. Il suffisait que le diagnostic soit confirmé par des examens de laboratoire pour que la personne soit aussitôt considérée comme «atteinte d’invalidité totale et définitive». Grâce aux nouvelles techniques de diagnostic qui permettent une meilleure appréciation de la fonction cardiaque et grâce à l’expérience acquise avec les patients qui ne pouvaient pas ou ne voulaient pas accepter le statut d’invalide, il a été démontré qu’une reprise précoce du travail et le retour à un niveau d’activité optimal était non seulement possible mais souhaitable (Edwards, McCallum et Taylor, 1988; Theorell et coll., 1991; Theorell, 1993). De nos jours, les patients entament un programme d’activité physique contrôlée dès la disparition des symptômes aigus de l’infarctus. Bien souvent, l’hospitalisation ne dure que quelques jours au lieu des six à huit semaines autrefois de rigueur. La reprise du travail se fait souvent après quelques semaines. Certaines interventions chirurgicales, lorsqu’elles sont indiquées et réalisables, telles que les techniques de revascularisation, la chirurgie de pontage, voire les transplantations cardiaques, permettent de rétablir partiellement le flux sanguin coronaire; parallèlement, le patient bénéficie d’un nouveau régime alimentaire, d’un programme d’exercice physique et du contrôle des facteurs de risque pour les maladies cardio-vasculaires, ce qui réduit autant que possible la progression de l’athérome coronaire, voire en permet la régression.
Dès que la phase aiguë, potentiellement mortelle, de l’accident coronarien est passée, il est souhaitable de commencer une mobilisation passive, immédiatement suivie de mouvements actifs très tôt durant le séjour à l’hôpital ou à la clinique. Dans le cas des infarctus, cette étape est franchie lorsque le patient se révèle capable de monter les escaliers sans difficulté majeure. Durant cette période, le patient reçoit une formation sur les moyens de réduire les risques cardio-vasculaires par une alimentation adaptée, des exercices de rééducation cardiaque, de la relaxation et du repos, ainsi que par la gestion du stress. Tout au long de ces phases de réadaptation, le soutien des membres de sa famille, de ses amis et de ses collègues de travail peut avoir une influence très positive (Brusis et Weber-Falkensammer, 1986). Le programme peut avoir lieu dans un centre spécialisé en réadaptation cardiaque ou en ambulatoire au sein de petits groupes de patients sous la surveillance d’un spécialiste (Halhuber et Traencker, 1986). On a constaté que le soin apporté au contrôle des habitudes de vie et des facteurs de risque comportementaux, ainsi qu’à la gestion du stress, permet de réduire sensiblement le pourcentage de récidives et d’autres problèmes cardio-vasculaires.
Tout au long du programme, il est souhaitable que le médecin responsable reste en contact avec l’employeur (et notamment avec le médecin de l’entreprise, s’il y en a un) afin d’échanger leurs vues sur les perspectives de récupération et sur la durée probable de l’incapacité, ainsi que pour envisager toutes dispositions particulières susceptibles de favoriser une reprise précoce du travail. Pour le patient, le fait de savoir que son emploi est resté vacant et que l’on s’attend à ce qu’il réintègre son poste est une forte motivation qui contribue à une bonne récupération. L’expérience a largement démontré que le succès d’un programme de réadaptation diminue si l’arrêt de travail se prolonge.
S’il est impossible d’apporter les modifications à l’activité professionnelle ou au lieu de travail qui permettraient au salarié de reprendre son ancien poste, on pourra lui proposer une formation de reconversion, puis un nouvel emploi, plutôt que de se résigner à l’incapacité de travail. Des ateliers protégés adaptés se révèlent souvent utiles pour la réinsertion professionnelle des patients après une longue période d’absence motivée par le traitement des graves conséquences d’un accident vasculaire cérébral, d’un angor invalidant ou d’une insuffisance cardiaque congestive.
Après la reprise de l’activité professionnelle, il est fortement recommandé qu’un suivi soit assuré à la fois par le médecin traitant et par le médecin du travail. Des examens médicaux périodiques, à intervalles rapprochés pour commencer, puis allant en s’espaçant lors de la réadaptation, permettent d’évaluer la fonction cardiaque, d’adapter le traitement médicamenteux ou autre de longue durée et de s’assurer que le patient suit correctement les conseils concernant son mode de vie. Si les résultats de ces contrôles sont satisfaisants, on pourra progressivement lever les interdictions ou restrictions d’activité jusqu’à réintégrer complètement le travailleur dans ses fonctions.
La prévention des maladies professionnelles et des accidents du travail relève essentiellement du programme de sécurité et de santé au travail de l’entreprise. Ce programme comporte une prévention primaire (c’est-à-dire l’identification et l’élimination ou la maîtrise des dangers et nuisances potentiels, grâce à des modifications apportées à l’activité exercée ou au milieu de travail). A cela s’ajoutent des mesures de prévention secondaire destinées à protéger les travailleurs des dangers et nuisances qui ne peuvent pas être éliminés (par exemple, utilisation d’équipements de protection individuelle et recours à des examens médicaux périodiques). Les programmes de prévention et de promotion de la santé au travail vont plus loin. Ils encouragent les habitudes de vie favorables à la santé et mettent l’accent sur les facteurs de risque comportementaux, et sur la limitation ou la maîtrise du stress, etc. Ces programmes, très efficaces, ont un impact très sensible, notamment dans la prévention des maladies cardio-vasculaires. Leurs objectifs, tels qu’ils ont été formulés par le Comité d’experts de la surveillance de l’environnement et de la santé en médecine du travail de l’OMS qui s’est penché sur la question, vont au-delà de l’élimination des maladies professionnelles et des accidents du travail: ils tendent au bien-être et à la capacité fonctionnelle de tous les travailleurs (OMS, 1973).
La conception et la mise en œuvre des programmes de prévention et de promotion de la santé au travail font l’objet de commentaires détaillés dans une autre partie du présent chapitre. Dans la plupart des pays, ces programmes mettent l’accent sur la prévention des maladies cardio-vasculaires. En Allemagne, par exemple, le programme de prévention cardiologique en médecine du travail «Ayez du cœur pour votre cœur», s’ajoute aux groupes pour la santé du cœur organisés par les compagnies d’assurance-maladie (Murza et Laaser, 1990, 1992), tandis que le mouvement «Take Heart», en Australie et au Royaume-Uni, partage les mêmes objectifs (Glasgow et coll., 1995). Des actions similaires sont entreprises en France par l’Association Cœur et Travail.
L’efficacité de tels programmes a été vérifiée dans les années quatre-vingt par le projet de l’OMS «Essai collectif coordonné par l’OMS pour la prévention primaire de la cardiopathie ischémique», qui a été mis en œuvre dans quarante groupes de deux usines dans quatre pays européens, et a touché environ 61 000 hommes âgés de 40 à 59 ans. Les mesures préventives consistaient, pour l’essentiel, en des ateliers d’éducation à la santé, généralement organisés par les services de santé du personnel de l’entreprise. L’accent était mis sur l’importance d’une alimentation pauvre en cholestérol, sur la nécessité de cesser de fumer, ainsi que sur l’avantage à surveiller son poids, à augmenter l’exercice physique et à contrôler l’hypertension artérielle. Un dépistage aléatoire, effectué sur 10% des travailleurs des usines témoins qui remplissaient les conditions requises, a montré qu’au cours des quatre à sept années qu’a duré l’étude, le risque global de maladies cardio-vasculaires a diminué de 11,1% (réduction de 19,4% chez les sujets définis comme à haut risque au début de l’étude). Dans les usines étudiées, la mortalité par maladies cardio-vasculaires a baissé de 7,4%, tandis que la mortalité globale diminuait de 2,7%. Les meilleurs résultats ont été obtenus en Belgique où la prévention n’a connu aucun relâchement pendant toute la durée de l’étude, tandis que les résultats les moins bons ont été constatés au Royaume-Uni où les activités de prévention avaient été sérieusement restreintes avant le dernier examen de suivi. Cette disparité rappelle que les efforts en matière d’éducation à la santé doivent s’inscrire dans la durée. En effet, il faut du temps pour inculquer à un groupe de personnes de nouvelles habitudes de vie. L’intensité de tels efforts est également un facteur de succès. En Italie, le recrutement à temps plein de six éducateurs sanitaires a entraîné une réduction de 28% du profil de risque global. Par contre, au Royaume-Uni, où seuls deux éducateurs à temps plein ont été employés pour un nombre de travailleurs trois fois plus élevé, la réduction du risque n’a été que de 4%.
Les signes tangibles d’un déclin de mortalité et de morbidité cardio-vasculaires sont forcément lents à apparaître, et cette lenteur limite considérablement les études épidémiologiques visant à évaluer les résultats des programmes de santé des entreprises (Mannebach, 1989). Des réductions de facteurs de risque ont cependant déjà été démontrées (Janssen, 1991; Gomel et coll., 1993; Glasgow et coll., 1995). Des diminutions temporaires du nombre de journées de travail perdues et du nombre d’hospitalisations ont été signalées (Harris, 1994). Il semble généralement admis que les activités des programmes de prévention et de promotion de la santé au sein de la collectivité, en particulier sur le lieu de travail, ont beaucoup contribué à la réduction de la mortalité par maladies cardio-vasculaires aux Etats-Unis et dans d’autres pays industriels occidentaux.
Les maladies cardio-vasculaires sont au premier plan sur le lieu de travail, non pas tant parce que le système cardio-vasculaire est particulièrement vulnérable à certaines nuisances professionnelles ou environnementales, que parce que ces maladies frappent fréquemment les personnes en âge de travailler. Le lieu de travail se prête très bien aux campagnes de dépistage des maladies cardio-vasculaires non décelées, car asymptomatiques, en vue de neutraliser les facteurs du milieu de travail susceptibles d’aggraver ces maladies ou d’en accélérer l’évolution, d’identifier les facteurs de risque et de mettre en œuvre des programmes visant à éliminer ou à maîtriser ces facteurs. Dans cette perspective, lorsqu’une maladie cardio-vasculaire se déclare, l’attention est immédiatement portée sur les conditions de travail susceptibles de prolonger ou d’aggraver les symptômes afin de réduire au minimum l’ampleur et la durée de l’incapacité. Parallèlement, une réadaptation précoce, sous surveillance spécialisée, devrait contribuer à restaurer la capacité de travail et à diminuer le risque de récidives.
Lorsqu’il est indemne de toute pathologie, le système cardio-vasculaire offre une résistance remarquable aux effets nocifs des agents physiques, chimiques et biologiques auxquels une personne peut être exposée par son activité professionnelle ou dans son milieu de travail. A de rares exceptions près, ces nuisances sont rarement la cause directe de maladies cardio-vasculaires. Par contre, si le système cardio-vasculaire n’est pas en parfait état — ce qui peut passer inaperçu parce que la maladie se développe en silence —, les expositions aux nuisances peuvent contribuer au développement déjà amorcé d’un processus pathologique ou déclencher des symptômes révélateurs d’une atteinte fonctionnelle. Ces faits doivent inciter à identifier le plus tôt possible les porteurs d’une maladie cardio-vasculaire asymptomatique et à apporter des modifications à leurs activités professionnelles ou à leur milieu de travail, afin de réduire les risques d’atteinte à la santé. Les articles qui suivent dressent un bilan succinct des risques professionnels courants les plus susceptibles d’affecter le système cardio-vasculaire. Chacun de ces risques fait l’objet de plus amples commentaires ailleurs dans la présente Encyclopédie.
Depuis de nombreuses années, le déficit auditif dû au bruit sur le lieu de travail est reconnu comme maladie professionnelle. Les maladies cardio-vasculaires sont au centre du débat sur les conséquences extra-auditives possibles du bruit sur le lieu de travail. Pour les besoins d’études épidémiologiques, on a réalisé des mesures du niveau sonore de proximité (grâce à des sonomètres pour hautes intensités acoustiques), et des mesures du niveau sonore ambiant (grâce à des sonomètres pour faibles intensités acoustiques). Les meilleures études dans ce domaine avaient, jusqu’à présent, examiné le lien entre l’exposition au bruit et l’hypertension artérielle. Depuis, de nombreuses études ont permis aux chercheurs d’effectuer la synthèse des résultats expérimentaux connus à ce jour et de résumer les connaissances actuelles dans ce domaine (Kristensen, 1994; Schwarze et Thompson, 1993; van Dijk, 1990).
Ces études montrent que le bruit est un facteur de risque cardio-vasculaire moins important que certains facteurs de risque comportementaux comme le tabagisme, les mauvaises habitudes alimentaires ou l’inactivité physique (Aro et Hasan, 1987; Jegaden et coll., 1986; Kornhuber et Lisson, 1981).
Les résultats des études épidémiologiques ne permettent pas de tirer des conclusions définitives sur les effets nocifs éventuels que des expositions répétées au bruit, sur le lieu de travail ou dans l’environnement, peuvent avoir sur le système cardio-vasculaire. Les connaissances acquises par l’expérimentation sur les variations hormonales et l’effet de vasoconstriction périphérique causé par les nuisances sonores, d’une part, et l’observation qu’un niveau de bruit intense sur le lieu de travail (85 dBA) favorise l’hypertension artérielle, d’autre part, permettent de désigner le bruit comme un stimulus stressant non spécifique dans un modèle de risques multifactoriels pour les maladies cardio-vasculaires: du point de vue biologique, cette hypothèse est plausible.
Dans les travaux récents sur le stress, on estime que, même si l’exposition au bruit sur le lieu de travail entraîne une hypertension artérielle, les chiffres de la pression artérielle de chaque individu dépendent d’un ensemble complexe de facteurs qui relèvent de la personnalité et de l’environnement (Theorell et coll., 1987). En effet, ces facteurs déterminent largement la charge totale de stress subie par le travailleur.
Il apparaît donc d’autant plus urgent d’étudier les effets de contraintes multiples sur le lieu de travail et d’établir les effets croisés, pour la plupart inconnus à ce stade, des divers facteurs exogènes et endogènes sur le risque cardio-vasculaire.
Aujourd’hui, il est généralement admis que l’exposition au bruit constitue un facteur de stress psychosomatique. De nombreuses études expérimentales sur l’animal et sur l’humain ont permis d’établir que le bruit joue un rôle pathogène dans le développement des maladies cardio-vasculaires. Les réactions physiologiques périphériques aiguës aux stimuli sonores sont relativement reproductibles. Ces stimuli entraînent une vasoconstriction périphérique que l’on peut mesurer par la diminution de l’amplitude du pouls capillaire et de la température cutanée des doigts, accompagnée d’une augmentation de la pression artérielle systolique et diastolique. Presque toutes les études confirment une augmentation de la fréquence cardiaque en cas de bruit (Carter, 1988; Fisher et Tucker, 1991; Michalak, Ising et Rebentisch, 1990; Millar et Steels, 1990; Schwarze et Thompson, 1993; Thompson, 1993). Ces réactions sont plus ou moins marquées selon le type de bruit, l’âge, le sexe, l’état de santé, le degré de nervosité et les caractéristiques individuelles du sujet (Harrison et Kelly, 1989; Parrot et coll., 1992; Petiot et coll., 1988).
Un grand nombre de travaux concernent les effets du bruit sur le métabolisme et les taux hormonaux. L’exposition à un bruit intense entraîne presque toujours de rapides variations des taux sanguins de cortisol, d’adénosine monophosphorique cyclique (AMPc), de cholestérol et de certaines lipoprotéines, de glucose, de certaines fractions protéiques, d’hormones (par exemple, l’adrénocorticotrophine (ACTH), la prolactine), d’adrénaline et de noradrénaline. On note une élévation des catécholamines urinaires. Tous ces éléments montrent clairement que des stimuli sonores inférieurs à un niveau entraînant la surdité peuvent provoquer une hyperactivité de l’axe cortico-hypophysaire (Ising et Kruppa, 1993; Rebentisch, Lange-Asschenfeld et Ising, 1994).
On a montré que l’exposition chronique à un stress acoustique intense provoque une baisse des taux de magnésium dans le sérum, dans les globules rouges, ainsi que dans d’autres tissus, le myocarde par exemple (Altura et coll., 1992), mais les études réalisées donnent des résultats contradictoires (Altura, 1993; Schwarze et Thompson, 1993).
L’influence que le bruit dans le milieu de travail peut avoir sur la pression artérielle est sujette à controverse. Un certain nombre d’études épidémiologiques, pour la plupart de type transversal, montrent que les travailleurs exposés à long terme à un environnement très bruyant ont des valeurs de pression artérielle systolique et/ou diastolique plus élevées que ceux qui travaillent dans un environnement plus calme. Cependant, d’autres études n’indiquent que peu de corrélation statistique, voire aucune, entre l’exposition à long terme au bruit et les augmentations de pression artérielle ou l’hypertension artérielle (Schwarze et Thompson, 1993; Thompson, 1993; van Dijk, 1990). Les études dans lesquelles on considère le déficit auditif comme la conséquence directe d’une exposition au bruit font état de résultats variables. Quoi qu’il en soit, on ne saurait se fonder sur le déficit auditif pour quantifier l’exposition au bruit (Kristensen, 1989; van Dijk, 1990). Les faits semblent indiquer que le bruit et d’autres facteurs de risque, tels que l’hypertension artérielle, l’hypercholestérolémie (Pillsburg, 1986) et le tabagisme (Baron et coll., 1987), contribuent de façon synergique aux pertes auditives dues au bruit. Il est difficile de déterminer si un déficit auditif est la conséquence d’un environnement bruyant ou s’il est dû à d’autres facteurs. Dans deux études (Talbott et coll., 1990; van Dijk, Verbeeck et de Vries, 1987), l’exposition au bruit et l’hypertension artérielle ne semblaient pas liées, tandis que si l’on faisait abstraction des autres facteurs de risque connus, en particulier l’âge et le poids, une corrélation positive devenait visible. Le risque relatif pour le déficit auditif et l’hypertension artérielle en fonction de l’environnement sonore va de 1 pour le bruit de faible intensité à 3,1 pour le bruit intense. Les études qui utilisent une méthodologie qualitativement supérieure font état d’une corrélation moins étroite entre ces deux facteurs. Les différences de pressions artérielles moyennes entre les groupes étudiés sont relativement peu importantes et sont comprises entre 0 et 10 mm Hg.
Une étude épidémiologique de grande envergure menée sur des travailleuses du textile en Chine (Zhao, Liu et Zhang, 1994) a joué un rôle important dans la recherche sur les effets du bruit. Zhao a mis en évidence une relation dose-effet entre les niveaux sonores et la pression artérielle chez des travailleuses de l’industrie soumises à divers niveaux de bruit pendant des années. Au moyen d’un modèle logistique additif, cette étude a établi une corrélation positive significative (p <0,05) entre la probabilité d’hypertension artérielle et des facteurs tels que «l’emploi du sel dans la cuisine», «les antécédents familiaux d’hypertension artérielle» et «le niveau de bruit». Les auteurs de cette étude n’ont pas considéré l’excès de poids comme une variable confondante. Le niveau sonore représente deux fois moins de risque d’hypertension artérielle que les deux autres facteurs. Les résultats montrent que si le niveau sonore passe de 70 à 100 dBA, le risque d’hypertension est multiplié par 2,5. Une évaluation quantitative du risque d’hypertension artérielle lors de l’exposition à des niveaux sonores élevés n’a été rendue possible dans cette étude que parce que les travailleuses ne portaient pas leurs protections de l’ouïe. Cette étude concernait des femmes non fumeuses âgées de 35 ± 8 ans, ce qui signifie que, s’il faut en croire les résultats de von Eiff (1993), le risque d’hypertension artérielle dû au bruit pourrait être sensiblement plus élevé chez les hommes.
Dans les pays industriels occidentaux, les protections de l’ouïe sont obligatoires pour les niveaux sonores supérieurs à 85-90 dBA. Les observations recueillies lors de nombreuses études dans ces pays indiquent une absence de risques réels pour ces niveaux de bruit, d’où on peut conclure avec Gierke et Harris (1990) que la plupart des conséquences négatives de la pollution sonore, autres que auditives, peuvent être prévenues si les limites réglementaires sont respectées.
L’inactivité physique constitue-t-elle un facteur de risque cardio-vasculaire et l’exercice physique est-il un facteur de santé? Des éléments de réponse à ces questions ont été apportés dans des publications qui font maintenant référence, comme celles de Morris, Paffenbarger et leurs collègues parues dans les années cinquante et soixante, ainsi que dans de nombreuses études épidémiologiques (Berlin et Colditz, 1990; Powell et coll., 1987). Auparavant, aucune étude n’avait pu mettre en évidence un lien direct de cause à effet entre la sédentarité et la morbidité ou la mortalité par maladies cardio-vasculaires. Les études épidémiologiques, cependant, mettent en lumière l’effet préventif de l’exercice physique sur diverses maladies chroniques, notamment les maladies coronariennes, l’hypertension artérielle, le diabète sucré non insulino-dépendant, l’ostéoporose et le cancer du côlon, de même que l’anxiété et la dépression. Un lien entre l’inactivité physique et une fréquence anormale de maladies coronariennes a été observé dans de nombreux pays et groupes de population. Le risque relatif de maladies coronariennes chez les personnes sédentaires, par rapport à celles qui se dépensent physiquement, est multiplié par un facteur de 1,5 à 3. Ce lien apparaît même d’autant plus élevé dans les études faisant appel à une méthodologie plus élaborée. La sédentarité constitue un facteur de risque coronarien aussi important que l’hypercholestérolémie, l’hypertension artérielle et le tabagisme (Berlin et Colditz, 1990; Centers for Disease Control and Prevention, 1993; Kristensen, 1994; Powell et coll., 1987).
Il semble bien que l’exercice physique régulier pratiqué pendant les loisirs réduise les risques de maladies coronariennes par le biais de divers mécanismes physiologiques et métaboliques. Les études expérimentales ont démontré que l’exercice dynamique régulier entraîne une réduction des facteurs de risque connus et exerce aussi d’autres effets positifs sur la santé. Par exemple, le taux de HDL-cholestérol augmente, les triglycérides sériques diminuent, de même que la pression artérielle (Bouchard, Shepard et Stephens, 1994; Pate et coll., 1995).
Une série d’études épidémiologiques entreprises sous l’impulsion des travaux de Morris et coll. sur le risque coronarien chez des conducteurs et contrôleurs d’autobus à Londres (Morris, Heady et Raffle, 1956; Morris et coll., 1966), et de l’étude de Paffenbarger et coll. (1970) sur des dockers américains, ont analysé la relation entre le niveau des efforts physiques exigés par le travail et l’incidence des maladies cardio-vasculaires. D’après des études réalisées précédemment dans les années cinquante et soixante, on estimait généralement à l’époque que l’activité physique au travail pouvait avoir un certain effet protecteur sur le cœur. Les emplois sédentaires (par exemple, le travail de bureau) ont été corrélés à une plus grande fréquence de maladies cardio-vasculaires que ceux où l’activité physique est importante. Cependant, des études plus récentes n’ont pas confirmé cette disparité entre des groupes professionnels actifs et inactifs physiquement. Dans certaines études, on observe même une plus grande fréquence de facteurs de risques cardio-vasculaires et une plus grande prévalence de ces maladies chez les travailleurs de force (Ilmarinen, 1989; Kannel et coll., 1986; Kristensen, 1994; Suurnäkki et coll., 1987). Plusieurs hypothèses sont avancées pour expliquer l’apparente contradiction entre un effet protecteur de l’exercice physique de loisir et l’absence d’effet protecteur s’il s’agit d’efforts réalisés dans l’exercice d’un métier physiquement exigeant:
En raison des progrès sociaux et technologiques réalisés depuis les années soixante-dix, la plupart des emplois comportant une «activité physique dynamique» importante ont disparu. Actuellement, lorsqu’un emploi implique encore une dépense physique, il s’agit généralement de soulever ou de transporter des charges lourdes, c’est-à-dire d’effectuer des efforts musculaires essentiellement statiques. De ce fait, il n’est pas surprenant que l’activité physique requise par les emplois de ce type ne présente pas les caractéristiques nécessaires à un effet protecteur coronarien, à savoir une intensité, une durée et une fréquence suffisantes pour que les grands groupes musculaires soient sollicités de façon optimale. De nos jours, les emplois dits physiques continuent d’exiger des efforts assez intenses, sans pour autant apporter d’avantages tangibles pour le système cardio-vasculaire. L’idéal serait d’équilibrer un travail pénible et exigeant physiquement avec une activité de loisir à haute dépense énergétique (Saltin, 1992).
A ce jour, les études réalisées ne permettent pas de dire si les travaux pénibles augmentent le risque d’hypertension artérielle.
Cependant, les travaux exigeants sur le plan physique provoquent des modifications immédiates de la pression artérielle. Lorsqu’il s’agit d’efforts de type dynamique mettant en jeu des masses musculaires importantes, la pompe cardiaque fournit à la circulation la quantité précise de sang nécessaire aux besoins périphériques. Par contre, lorsque les masses musculaires mises en jeu sont plus réduites, le cœur tend à fournir à la circulation plus de sang que la quantité d’efforts à fournir ne l’exige, ce qui peut provoquer des augmentations parfois très importantes de la pression artérielle systolique et diastolique (Frauendorf et coll., 1986).
L’association d’efforts physiques et mentaux, ou le fait de déployer des efforts physiques dans un milieu bruyant, provoque une augmentation importante de la pression artérielle et de la fréquence cardiaque chez environ 30% des individus (Frauendorf, Kobryn et Gelbrich, 1992; Frauendorf et coll., 1995).
A ce jour, on ne dispose pas d’études sur les effets circulatoires mentionnés ci-dessus pour l’activité musculaire locale, que ce soit dans un milieu calme ou bruyant et avec ou sans contraintes mentales.
Deux études indépendantes, l’une réalisée par des chercheurs américains, l’autre par des chercheurs allemands (Mittleman et coll., 1993; Willich et coll., 1993), analysent l’hypothèse selon laquelle un travail physiquement pénible pourrait provoquer un infarctus aigu du myocarde. Ces deux études ont pris en compte, respectivement, 1 228 et 1 194 victimes d’infarctus aigu du myocarde. On a comparé les efforts physiques réalisés par ces personnes une heure avant l’infarctus avec les conditions dans lesquelles celles-ci se trouvaient vingt-cinq heures auparavant. On a pu calculer que le risque relatif d’infarctus était de 5,9 (IC 95%: 4,6-7,7) dans l’étude américaine et de 2,1 (IC 95%: 1,6-3,1) dans l’étude allemande au cours de l’heure qui suivait des efforts physiques importants, par comparaison à une dépense physique légère ou une période de repos. Le risque était maximal pour les personnes en mauvaise condition physique. Cependant, il faut noter que la dépense physique importante n’avait eu lieu dans l’heure précédant l’infarctus que dans 4,4 et 7,1% des cas, respectivement.
Ces études soulèvent la question du rôle que l’effort pourrait avoir dans l’infarctus, ou du rôle d’une décharge de catécholamines due au stress sur le flux sanguin coronaire ou sur des spasmes des artères coronaires. Se pose ainsi l’hypothèse d’un effet nocif immédiat des catécholamines sur les récepteurs beta-adrénergiques myocardiques comme une cause possible d’infarctus ou d’arrêt cardiaque. On peut raisonnablement supposer que ces effets négatifs ne se produisent pas lorsque les artères coronaires et le myocarde sont en bon état (Fritze et Müller, 1995).
On voit bien qu’il n’est pas facile d’apporter la preuve de l’existence d’un lien de cause à effet possible entre un travail physique pénible et la morbidité cardio-vasculaire. Dans ce type d’investigation, il est difficile de mesurer et de définir précisément ce qu’est un «travail pénible» et d’éviter l’écueil d’un biais de présélection («effet du travailleur bien portant»). Il serait souhaitable d’effectuer des études prospectives de cohortes pour évaluer les effets chroniques de certaines formes de travail physique, ainsi que les effets conjugués de différents types d’astreinte (physique, mentale ou sonore) sur certains paramètres de la fonction cardiaque.
Il est paradoxal de constater que la diminution des efforts musculaires dynamiques importants dans le travail — jusqu’ici considérée comme un progrès social — pourrait engendrer de nouveaux problèmes de santé sérieux dans la société industrielle moderne. Du point de vue de la médecine du travail, on pourrait dire que les efforts physiques statiques (sans mouvement) imposés à l’appareil locomoteur sont beaucoup plus néfastes à la santé qu’on ne le pensait auparavant, d’après les résultats des études effectuées à ce jour.
Si les contraintes propres à un travail répétitif et monotone ne peuvent être évitées, il est recommandé de pratiquer une activité sportive de loisir d’une durée comparable (natation, bicyclette, marche ou tennis) pour en contrecarrer les effets.
Il semble que l’exposition à la chaleur ou au froid extrêmes augmente la morbidité cardio-vasculaire (Kristensen, 1989; Kristensen, 1994). Les effets aigus d’une température extérieure élevée ou basse sur le système circulatoire sont bien connus. On a observé une augmentation de mortalité par maladies cardio-vasculaires, essentiellement par infarctus du myocarde et accidents vasculaires cérébraux, lorsque les températures descendaient en dessous de +10 °C en hiver dans les pays septentrionaux (Curwen, 1991; Douglas, Allan et Rawles, 1991; Kristensen, 1994; Kunst, Looman et Mackenbach, 1993). Pan, Li et Tsai (1995) ont mis en évidence une relation frappante, représentée graphiquement par une courbe en U, entre la température extérieure et la mortalité par maladies coronariennes et accidents vasculaires cérébraux à Taiwan (Chine), où le climat est subtropical: entre +10 °C et +29 °C, la courbe de mortalité diminue pour remonter ensuite de façon abrupte au-delà de +32 °C. La température correspondant à la mortalité cardio-vasculaire la plus faible était plus haute à Taiwan (Chine) que dans d’autres pays au climat plus tempéré. Kunst, Looman et Mackenbach (1993) ont constaté, aux Pays-Bas, une courbe en V entre la mortalité totale et la température extérieure, la mortalité la plus faible étant observée à +17 °C. La plupart des décès liés aux basses températures sont survenus chez des sujets souffrant déjà de maladies cardio-vasculaires, tandis que la plupart de ceux liés aux températures élevées ont été associés à des maladies des voies respiratoires. Des études réalisées aux Etats-Unis (Rogot et Padgett, 1976), ainsi que dans d’autres pays (Wyndham et Fellingham, 1978) montrent également une courbe en U, où la mortalité par infarctus et accidents vasculaires cérébraux est la plus faible à des températures extérieures de 25 à 27 °C.
On ne sait pas avec certitude comment interpréter ces résultats. Certains auteurs ont conclu qu’une relation causale pourrait exister entre la contrainte thermique et la pathogenèse des maladies cardio-vasculaires (Curwen et Devis, 1988; Curwen, 1991; Douglas, Allan et Rawles, 1991; Khaw, 1995; Kunst, Looman et Mackenbach, 1993; Rogot et Padgett, 1976; Wyndham et Fellingham, 1978). Khaw a corroboré cette hypothèse par les observations suivantes:
L’exposition au froid augmente la pression artérielle, la viscosité du sang et la fréquence cardiaque (Kunst, Looman et Mackenbach, 1993; Tanaka, Konno et Hashimoto, 1989; Kawahara et coll., 1989). Les études menées par Stout et Grawford (1991), ainsi que par Woodhouse et coll. (1994) montrent que le fibrinogène, le facteur de coagulation VIIc et les lipides s’élèvent en hiver chez les personnes âgées.
Par ailleurs, on a constaté une augmentation de la viscosité du sang et du taux de cholestérol sérique après l’exposition à des températures élevées (Clark et Edholm, 1985; Gordon, Hyde et Trost, 1988; Keatinge et coll., 1986). D’après Woodhouse, Khaw et Plummer (1993a), il y a une corrélation négative très nette entre la pression artérielle et la température ambiante.
On ne sait toujours pas avec précision s’il existe une corrélation entre les expositions chroniques au froid ou à la chaleur et un risque accru et durable de maladie cardio-vasculaire, ou si l’exposition à la chaleur ou au froid a un «effet déclenchant» immédiat sur les infarctus du myocarde ou les accidents cardio-vasculaires, par exemple, qui serait directement imputable à un effet de température. D’après Kristensen (1989), la température constitue selon toute vraisemblance un facteur aggravant chez les personnes qui souffrent déjà de maladies cardio-vasculaires, mais il n’est pas possible de dire si oui ou non la chaleur ou le froid ont un effet chronique.
Il n’existe pratiquement pas de données épidémiologiques étayant l’hypothèse selon laquelle les risques de maladies cardio-vasculaires seraient plus élevés chez les populations exposées de façon chronique à la chaleur dans leur travail (Dukes-Dobos, 1981). Deux études transversales ont été réalisées sur des travailleurs de la métallurgie au Brésil (Kloetzel et coll., 1973), ainsi que sur des travailleurs d’une fabrique de verre au Canada (Wojtczak-Jaroszowa et Jarosz, 1986). Ces deux études ont constaté que la prévalence de l’hypertension artérielle était nettement plus élevée chez les sujets soumis à des hautes températures, et cela d’autant plus que la durée du travail à la chaleur est plus longue. Une influence de l’âge ou de l’alimentation a été exclue. Lebedeva, Alimova et Efendiev (1991) ont étudié la mortalité chez les travailleurs d’une entreprise métallurgique et ont constaté une mortalité importante chez les personnes exposées à des températures dépassant les limites légales. Les chiffres enregistrés étaient statistiquement significatifs pour les maladies sanguines, l’hypertension artérielle, les cardiopathies ischémiques et les maladies des voies respiratoires. Karnaukh et coll. (1990) signalent une augmentation de l’incidence des cardiopathies ischémiques, de l’hypertension artérielle et des hémorroïdes chez les travailleurs des fonderies. La méthodologie utilisée dans cette étude n’est pas précisée. Wild et coll. (1995) ont évalué les taux de mortalité entre 1977 et 1987 dans une étude de cohorte sur des travailleurs des mines de potasse en France. La mortalité par maladies coronariennes était plus élevée pour les mineurs de fond que pour les travailleurs de surface (risque relatif = 1,6). Parmi les personnes qui avaient quitté l’entreprise pour des raisons de santé, la mortalité par maladies cardiaques ischémiques était cinq fois plus élevée dans le groupe des mineurs de fond que dans le groupe des travailleurs de surface. Une étude de mortalité par cohorte réalisée aux Etats-Unis a montré un taux de mortalité inférieur de 10% chez les travailleurs exposés à la chaleur par rapport à un groupe témoin non soumis à ce facteur. Cependant, dans cette étude, la mortalité par maladies cardio-vasculaires était relativement élevée chez les travailleurs qui avaient été exposés à la chaleur durant moins de six mois (Redmond, Gustin et Kamon, 1975; Redmond et coll., 1979). Des résultats comparables sont cités par Moulin et coll. (1993) dans une étude de cohorte sur des métallurgistes français. Cette contradiction apparente a été attribuée à un éventuel «effet du travailleur bien portant» chez les personnes exposées à la chaleur.
On ne connaît pas d’études épidémiologiques qui auraient été réalisées chez des travailleurs exposés au froid (chambres froides, abattoirs ou conserveries de poisson). Il faut souligner le fait que les effets du froid ne sont pas seulement fonction de la température. Les publications sur le sujet mentionnent l’influence de divers facteurs tels que l’activité musculaire, les vêtements, le degré hygrométrique, les courant d’air et, peut-être, des conditions de vie médiocres. Dans tout lieu de travail où les travailleurs sont exposés au froid, un soin particulier devrait être apporté à l’habillement et à la lutte contre les courants d’air (Kristensen, 1994).
On sait depuis longtemps que les vibrations transmises aux mains par les outils vibrants peuvent entraîner des troubles vasculaires périphériques, des lésions de l’appareil locomoteur et des troubles fonctionnels au niveau des terminaisons nerveuses dans les mains et les avant-bras (Dupuis et coll., 1993; Pelmear, Taylor et Wasserman, 1992). Les crises de «maladie des doigts blancs», décrites pour la première fois par Raynaud, surviennent avec une fréquence anormale chez les personnes exposées de façon chronique aux vibrations. Le syndrome de Raynaud est reconnu comme maladie professionnelle dans de nombreux pays.
Ce syndrome se caractérise par des crises de vasoconstriction aiguë d’un ou de plusieurs doigts, le pouce excepté, associées à des troubles locaux de sensibilité: sensation de froid, pâleur et paresthésie. Lorsque l’exposition prend fin, le rétablissement de la circulation sanguine s’accompagne d’une hyperhémie douloureuse.
La maladie des vibrations peut avoir une origine à la fois endogène (un syndrome de Raynaud primitif, par exemple) et exogène (contrainte mécanique vibratoire). Le risque augmente nettement si la fréquence des vibrations des machines est élevée (allant de 20 Hz à plus de 800 Hz). Les contraintes statiques dues aux efforts de serrage et de pression semblent être un facteur aggravant. Les influences respectives du froid, du bruit, de la consommation de nicotine et d’autres facteurs de stress physiques ou psychologiques restent peu claires.
D’un point de vue pathogénique, le syndrome de Raynaud est essentiellement un trouble vasomoteur. Malgré un grand nombre d’études basées sur des examens fonctionnels non invasifs (thermographie, pléthysmographie, capillaroscopie, test au froid) et invasifs (biopsie, artériographie), la physiopathologie du syndrome de Raynaud consécutif aux vibrations n’a pas encore été élucidée. On ne sait pas si les vibrations provoquent des lésions directes de la musculature vasculaire (lésion locale) ou si la vasoconstriction résulte d’une hyperactivité sympathique, ou encore si ces deux phénomènes coexistent (Gemne, 1992; 1994).
En tant que maladie professionnelle, le syndrome hypothénarien du marteau doit être différencié, dans le diagnostic différentiel, du syndrome de Raynaud dû aux vibrations. D’un point de vue pathogénique, il s’agit d’une pathologie consécutive à des traumatismes chroniques de l’artère cubitale (lésion de l’intima avec thrombose subséquente), dans la région où l’artère passe superficiellement au-dessus de l’os crochu (hamatum). Ce syndrome est la conséquence à long terme d’agressions mécaniques — pressions externes, coups, vibrations soudaines sur un segment du corps — souvent associées à des compressions prolongées et à des impacts. Cela explique que le syndrome hypothénarien du marteau puisse compliquer un syndrome de Raynaud secondaire aux vibrations, ou s’y associer (Kaji et coll., 1993; Marshall et Bilderling, 1984).
Outre les faits mentionnés ci-dessus, certaines conséquences des vibrations sur les vaisseaux périphériques présentent un intérêt scientifique particulier: il s’agit de modifications chroniques non spécifiques de la régulation autonome, par exemple du système cardio-vasculaire (Gemne et Taylor, 1983). Etant donné le nombre limité d’études expérimentales et épidémiologiques consacrées aux effets chroniques éventuels des vibrations transmises aux membres supérieurs, il n’est pas possible, à ce stade, de vérifier si les vibrations sont susceptibles d’entraîner des troubles endocriniens, cardio-vasculaires, métaboliques, cardiaques ou tensionnels (Färkkilä, Pyykkö et Heinonen, 1990; Virokannas, 1990). On a seulement établi que l’activité du système adrénergique augmente sous l’effet des vibrations (Bovenzi, 1990; Olsen, 1990) et ce, en cas de contrainte vibratoire seule ou en combinaison avec d’autres facteurs de stress comme le bruit ou le froid.
Si les vibrations mécaniques transmises à l’ensemble du corps ont réellement un effet sur le système cardio-vasculaire, logiquement, cette sensibilité doit se refléter sur des paramètres tels que la fréquence cardiaque, la pression artérielle, le débit cardiaque, l’électrocardiogramme, les mesures pléthysmographiques et un certain nombre de paramètres métaboliques. La méthodologie mise en œuvre rend les conclusions difficiles, car les paramètres circulatoires ci-dessus ne sont pas influencés spécifiquement par les vibrations, mais peuvent varier sous l’influence d’autres facteurs. Les vibrations doivent être vraiment importantes avant que soit constatée une augmentation de la fréquence cardiaque. Les mesures de pression artérielle ne montrent pas de résultats concordants et les modifications du tracé électrocardiographique ne sont pas statistiquement significatives.
Les troubles de la circulation périphérique résultant d’une vasoconstriction ont été moins étudiés; ils semblent moins marqués et de durée plus courte que ceux occasionnés par les vibrations des membres supérieurs qui s’accompagnent d’une diminution de la force de préhension des doigts (Dupuis et Zerlett, 1986).
Dans la plupart des études, les effets immédiats des vibrations au corps entier sur le système cardio-vasculaire des conducteurs de véhicules, sont apparus peu importants et transitoires (Dupuis et Christ, 1966; Griffin, 1990).
Wikström, Kjellberg et Landström (1994), dans une étude bibliographique très complète, ont cité huit études épidémiologiques réalisées entre 1976 et 1984, qui examinaient une éventuelle corrélation entre les vibrations au corps entier et les pathologies cardio-vasculaires. Seules deux de ces études ont trouvé une plus grande prévalence de ces maladies dans le groupe exposé aux vibrations, mais sans que cette tendance puisse être interprétée comme un effet direct de ces dernières.
Il est largement admis que les modifications physiologiques induites par les vibrations au corps entier n’ont qu’un effet très minime sur le système cardio-vasculaire. Ni les causes ni les mécanismes qui sous-tendent la réaction du système cardio-vasculaire à ces vibrations ne sont bien connus. A ce stade, aucun fait tangible ne permet de conclure que les vibrations au corps entier comportent un risque de maladies du système cardio-vasculaire. Mais il ne faut pas perdre de vue que ce facteur est très souvent associé à une exposition au bruit, à l’inactivité physique (travail assis) et au travail posté.
De nombreuses études de cas et plusieurs études épidémiologiques donnent à penser que les rayonnements ionisants, utilisés dans le traitement des cancers ou d’autres maladies, pourraient favoriser l’apparition d’artériosclérose et, partant, augmenter le risque de maladies coronariennes et d’autres maladies cardio-vasculaires (Kristensen, 1989; Kristensen, 1994). On ne dispose pas d’études sur l’incidence des maladies cardio-vasculaires dans les professions exposées aux rayonnements ionisants.
Kristensen (1989) fait état de trois études épidémiologiques du début des années quatre-vingt sur le lien éventuel entre les maladies cardio-vasculaires et l’exposition aux champs électromagnétiques. Leurs résultats sont contradictoires. Dans les années quatre- vingt et quatre-vingt-dix, les effets possibles des champs électriques et magnétiques sur la santé humaine ont mobilisé de façon croissante l’attention des responsables de la médecine du travail et de l’environnement. Des études épidémiologiques, aux résultats partiellement contradictoires, ont eu beaucoup de retentissement. Elles visaient à mettre en évidence une corrélation entre l’apparition de maladies et l’exposition professionnelle ou environnementale à des champs électriques et magnétiques de basse fréquence et de faible intensité. Les nombreuses études expérimentales et quelques études épidémiologiques mettent l’accent sur des conséquences éventuelles à long terme, notamment un effet cancérogène ou tératogène, ou des conséquences sur le système immunitaire, hormonal ou reproducteur (en particulier les fausses couches et anomalies fœtales) ou, encore, une «hypersensibilité à l’électricité» et des troubles comportementaux neuropsychologiques. L’hypothèse d’un risque pour le système cardio-vasculaire n’a pas été étudiée jusqu’à présent (Gamberale, 1990; Knave, 1994).
A cet égard, il faut mentionner certains effets immédiats sur l’organisme de champs magnétiques de basse fréquence et d’intensité variable qui ont été documentés scientifiquement grâce à des contrôles in vitro et in vivo (PNUE/OMS/AIRP, 1984; PNUE/OMS/AIRP, 1987). Dans le flux sanguin ou lors d’une contraction cardiaque, tous les éléments porteurs d’une charge provoquent la création d’un champ magnétique et de courants. La différence de potentiel créée par un champ magnétique statique de forte intensité au niveau de l’aorte, près du cœur, durant une contraction cardiaque peut atteindre 30 mV pour une densité de flux de 2 Tesla (T), et des valeurs d’induction supérieures à 0,1 T ont été détectées sur le tracé électrocardiographique. Cependant, on n’a pas constaté d’effets sur la pression artérielle, par exemple. Des champs magnétiques variables dans le temps (champs magnétiques intermittents) induisent des champs électriques parasites dans les objets biologiques qui peuvent, par exemple, stimuler les terminaisons nerveuses et les cellules musculaires de l’organisme. Aucun effet certain n’apparaît dans le cas de champs électriques ou de courants induits inférieurs à 1 mA/m2. Des effets sur la vue (phosphène électrique), ainsi que sur le système nerveux sont signalés pour des intensités entre 10 et 100 mA/m2. Des extrasystoles et des fibrillations ventriculaires ou auriculaires apparaissent au-delà de 1 A/m2. D’après les données actuellement disponibles, jusqu’à 2 T, aucun risque direct pour la santé ne serait à craindre du fait d’une brève exposition de l’ensemble de l’organisme (PNUE/OMS/AIRP, 1987). Cependant, le seuil dangereux pour les effets indirects (par exemple, ceux causés par la force d’attraction magnétique sur les matériaux ferromagnétiques) est plus bas que pour les effets directs. Des précautions sont donc à prendre pour les personnes porteuses d’implants sensibles aux champs magnétiques (stimulateurs cardiaques unipolaires, clips d’anévrismes, clips pour hémostase, parties de valves cardiaques artificielles, autres implants électriques, fragments métalliques divers). Le seuil dangereux pour les implants sensibles se situe entre 50 et 100 mT. Il existe un risque de lésion ou d’hémorragie dû à la migration ou à la rotation de ces implants, avec pour conséquence une altération de la fonction, par exemple, d’une valve cardiaque, d’un stimulateur cardiaque, etc. En ce qui concerne les centres de recherche et les établissements industriels soumis à des champs magnétiques puissants, certains auteurs conseillent de réaliser des examens médicaux de surveillance chez les personnes souffrant de maladies cardio-vasculaires, y compris l’hypertension artérielle, et chez celles qui sont exposées dans leurs activités professionnelles à des champs supérieurs à 2 T (Bernhardt, 1986; Bernhardt, 1988). L’exposition du corps tout entier à 5 T peut entraîner des effets magnéto-électrodynamiques et hydrodynamiques sur le système circulatoire et on doit considérer qu’une exposition de courte durée de l’ensemble du corps à 5 T est dangereuse pour la santé, surtout pour les personnes atteintes de maladies cardio-vasculaires, notamment d’hypertension artérielle (Bernhardt, 1988; PNUE/OMS/AIRP, 1987).
Les études sur les divers effets des ondes hertziennes et des micro-ondes n’ont mis en évidence aucun effet pathologique. La possibilité d’effets cardio-vasculaires causés par les ultrasons (fréquences entre 16 kHz et 1 Ghz) et les infrasons (fréquences >20 kHz) est mentionnée dans la littérature, mais il existe peu de constatations empiriques pour étayer cette hypothèse (Kristensen, 1994).
Malgré de nombreuses études sur ce sujet, la controverse se poursuit quant au rôle éventuel — et selon toute vraisemblance marginal — des produits chimiques dans la pathogenèse des maladies cardio-vasculaires. L’estimation par calcul du rôle étiologique de l’exposition à des agents chimiques au travail dans les maladies cardio-vasculaires pour la population danoise a donné une valeur inférieure à 1% (Kristensen, 1994). Quelques substances telles que le sulfure de carbone et les composés organiques azotés sont généralement reconnues comme étant responsables d’effets sur le système cardio-vasculaire (Kristensen, 1994). Le plomb semble avoir une influence sur la pression artérielle et la morbidité cérébro-vasculaire. Le monoxyde de carbone (Weir et Fabiano, 1982) exerce certainement des effets aigus: il est notamment responsable d’angines de poitrine en cas d’insuffisance coronaire préexistante sans pour autant nécessairement aggraver l’artériosclérose sous-jacente, comme on a longtemps pu le croire. D’autres substances — cadmium, cobalt, arsenic, antimoine, béryllium, phosphates organiques et solvants — font encore l’objet d’études qui jusqu’ici n’ont pas été concluantes. Kristensen (1989, 1994) présente une vue d’ensemble critique. Le tableau 3.4 donne des exemples des activités et des branches d’activité concernées.
|
Substances chimiques dangereuses |
Branche d’activité concernée/utilisation |
|
Sulfure de carbone (CS2) |
Fabrication de rayonne et de fibres synthétiques, du caoutchouc, d’allumettes, d’explosifs et industries de la cellulose |
|
Dérivés nitrés organiques |
Fabrication d’explosifs et de munitions, industrie pharmaceutique |
|
Monoxyde de carbone (CO) |
Travailleurs des grandes usines de combustion industrielle (hauts-fourneaux, fours à coke) |
|
Plomb |
Fusion du minerai de plomb et de matériaux bruts contenant du plomb |
|
Hydrocarbures, hydrocarbures halogénés |
Solvants (peintures, vernis, laques) |
La section concernant les produits chimiques de la présente Encyclopédie renseigne sur les effets de l’exposition au sulfure de carbone (CS2), au monoxyde de carbone (CO) et à la nitroglycérine, tels qu’on a pu les observer dans des études importantes. Elle montre que les problèmes d’inclusion, l’exposition simultanée à plusieurs substances, la façon d’appréhender certains facteurs, la taille des échantillons et les stratégies d’évaluation influencent considérablement les résultats, de sorte que des incertitudes persistent quant aux conclusions de ces études épidémiologiques.
Dans ce type de situation, les connaissances que l’on a de la pathogénie peuvent corroborer les liens causals apparents et, par là, contribuer à une certaine orientation des conclusions et des mesures préventives qui leur font suite. On connaît les effets du sulfure de carbone sur le métabolisme des lipides et des hydrates de carbone, sur le fonctionnement de la thyroïde (hypothyroïdie), ainsi que sur les mécanismes de la coagulation (augmentation de l’agrégation plaquettaire, inhibition du plasminogène et de l’activité de la plasmine). Les altérations de la pression artérielle, par exemple l’hypertension artérielle, sont essentiellement imputables à des modifications de type vasculaire au niveau des reins. Un lien causal direct entre le sulfure de carbone et l’hypertension artérielle n’est pas exclu, et on présume un effet toxique direct (réversible) sur le myocarde ou une interférence avec le métabolisme des catécholamines. Une étude d’intervention étalée sur quinze ans et qui a été menée à bien (Nurminen et Hernberg, 1985) documente clairement la réversibilité de l’effet sur le cœur: une réduction de l’exposition à l’agent est suivie presque immédiatement d’un déclin de la mortalité cardio-vasculaire. Outre des effets cardiotoxiques directs, on a apporté la preuve que des modifications artériosclérotiques apparaissent dans les vaisseaux du cerveau, des yeux, des reins et dans les vaisseaux coronaires des personnes exposées au CS2. Ces altérations peuvent être considérées comme responsables d’encéphalopathies, d’anévrismes rétiniens, de néphropathies et de cardiopathies ischémiques chroniques. Des facteurs ethniques et alimentaires interfèrent avec le mécanisme pathogénique. En témoignent les études comparatives sur des travailleurs finlandais et japonais de la fabrication de la rayonne. Au Japon, on a constaté des modifications vasculaires de la région rétinienne, alors qu’en Finlande ce sont les effets cardio-vasculaires qui étaient prédominants. Des modifications anévrismales des vaisseaux rétiniens ont été observées pour des concentrations de sulfure de carbone inférieures à 3 ppm (Fajen, Albright et Leffingwell, 1981). En limitant l’exposition à 10 ppm, on diminue nettement la mortalité par maladies cardio-vasculaires. Cela ne permet cependant pas d’exclure complètement l’existence d’effets cardio-toxiques pour des doses inférieures à 10 ppm.
Les effets toxiques aigus causés par les nitrates organiques comprennent une dilatation des vaisseaux associée à une baisse de la pression artérielle et à une accélération de la fréquence cardiaque, un flush du visage, une hypotension orthostatique et des céphalées. Les nitrates organiques ayant une demi-vie courte, ces troubles disparaissent rapidement. En principe, les intoxications aiguës à ces dérivés n’entraînent pas de problèmes de santé majeurs. Chez les travailleurs exposés de façon chronique aux nitrates organiques, un syndrome dit de sevrage apparaît avec une latence de 36 à 72 heures lorsque l’exposition est interrompue. Ce syndrome comprend des symptômes qui vont de l’angine de poitrine à l’infarctus du myocarde, voire à la mort subite. Bon nombre des décès ayant fait l’objet d’investigations n’ont pas permis de mettre en évidence de changements artériosclérotiques au niveau des artères coronaires. Par conséquent, on suppose que les décès sont dus à un «spasme vasculaire de rebond». Lorsque l’action vasodilatatrice des dérivés nitrés est interrompue, un phénomène d’autorégulation intervient sous forme d’augmentation de la résistance vasculaire, y compris au niveau des artères coronaires, ce qui peut entraîner les conséquences mentionnées ci-dessus. Dans certaines études épidémiologiques, on considère comme incertaine l’association entre la durée et l’intensité de l’exposition aux dérivés nitrés et les coronaropathies et on manque de preuves quant à leur responsabilité dans la pathogénie de ces maladies.
Pour ce qui est du plomb, les poussières de plomb métallique, les sels de plomb bivalents et les composés organoplombiques sont des toxiques majeurs. Le plomb s’attaque à l’appareil contractile des cellules musculaires de la paroi des vaisseaux, entraînant des spasmes vasculaires. Ces spasmes sont considérés comme responsables d’un ensemble de symptômes caractéristiques de l’intoxication au plomb dont une hypertension artérielle temporaire qui apparaît en même temps que les coliques saturnines. L’hypertension artérielle permanente par intoxication au plomb peut s’expliquer par des vasospasmes et par des modifications rénales. Dans des études épidémiologiques, on a constaté une influence aggravante du plomb sur l’hypertension artérielle en fonction de la durée de l’exposition. Ce phénomène s’accompagnait d’une plus grande fréquence des accidents vasculaires cérébraux, mais sans tendance nette vers un accroissement des maladies cardio-vasculaires.
Les données épidémiologiques et les investigations visant à élucider les mécanismes pathogéniques des intoxications à d’autres métaux comme le cadmium, le cobalt et l’arsenic n’ont pas donné de résultats clairs quant à leur toxicité cardio-vasculaire. Cependant, il est confirmé que les hydrocarbures halogénés ont une action irritante sur le myocarde. Les arythmies potentiellement létales survenant parfois lors de l’exposition à ces substances sont probablement déclenchées par la sensibilité du myocarde à l’adrénaline qui est l’agent médiateur naturel du système nerveux autonome. On n’a pas encore établi s’il existe un effet direct sur le cœur qui se traduirait, par exemple, par une diminution de la contractilité, une inhibition des nœuds de dépolarisation ou de la propagation de l’influx, ou encore par une inhibition réflexe résultant d’un afflux sanguin dans les voies aériennes supérieures. Le pouvoir sensibilisant des hydrocarbures semble dépendre du degré d’halogénation et du type d’halogène. Les hydrocarbures chlorés auraient un impact sensibilisant plus marqué que les hydrocarbures fluorés. L’effet maximal sur le myocarde dû à la présence d’hydrocarbures chlorés s’observe lorsqu’il y a quatre atomes de chlore par molécule. Les hydrocarbures à chaîne courte et non substitués sont plus toxiques que les hydrocarbures à chaîne plus longue. On sait peu de choses sur les seuils de concentrations susceptibles de provoquer des arythmies pour ces différentes substances, étant donné que les cas décrits d’intoxications chez l’humain se sont produits à des concentrations élevées (contacts accidentels et aspiromanie («sniffing»)). D’après Reinhardt et coll. (1971), le benzène, l’heptane, le chloroforme et le trichloroéthylène sont particulièrement sensibilisants, tandis que le tétrachlorure de carbone et l’halothane ont un effet arythmogène moins marqué.
Les effets toxiques du monoxyde de carbone sont dus à l’hypoxie tissulaire entraînée par le surcroît de Hb-CO (le CO possède une affinité pour l’hémoglobine 200 fois supérieure à celle de l’oxygène) et à la moindre libération d’oxygène dans les tissus qui en résulte. Outre les structures nerveuses, le cœur est l’un des organes qui souffrent le plus de l’hypoxie. Les troubles cardiaques aigus qui en découlent ont été étudiés et décrits à de nombreuses occasions, en fonction du temps d’exposition, de la fréquence respiratoire, de l’âge et des antécédents pathologiques. Chez les sujets sains, les effets cardio-vasculaires apparaissent à des concentrations en Hb-CO de 35 à 40% alors que chez des sujets-patients coronariens, des troubles angineux sont apparus lors d’expériences à des concentrations en Hb-CO aussi minimes que 2 à 5% (Kleinman et coll., 1989; Hinderliter et coll., 1989). Des infarctus mortels ont été observés chez des patients souffrant de pathologies antérieures à des concentrations en Hb-CO de 20% (Atkins et Baker, 1985).
Les effets de l’exposition prolongée à de faibles concentrations de CO restent controversés. Bien que des études expérimentales sur l’animal aient montré un effet athérogène possible induit par l’hypoxie des cellules des parois vasculaires ou par un effet direct du CO sur ces parois (augmentation de la perméabilité vasculaire), sur le flux sanguin (augmentation de l’agrégation plaquettaire) ou sur le métabolisme des lipides, on ne dispose pas encore de preuves d’un effet analogue chez l’humain. L’excès de mortalité par maladies cardio-vasculaires chez les travailleurs des tunnels (SMR 1,35, 95 % IC 1,09-1,68) s’explique plus facilement par l’exposition aiguë au CO que par des effets chroniques (Stern et coll., 1988). De même, le rôle du CO dans les pathologies cardio-vasculaires causées par le tabagisme n’est pas clair.
«On entend par matériel biologique dangereux un produit biologique capable de se reproduire et susceptible d’avoir des effets nuisibles sur d’autres organismes vivants, en particulier l’être humain» (American Industrial Hygiene Association, 1986).
Les bactéries, les virus, les champignons et les protozoaires comptent parmi les micro-organismes dangereux susceptibles d’affecter le système cardio-vasculaire, soit par contact délibéré (introduction dans l’organisme de matériels biologiques liés à la technique), soit par accident (contamination de matériaux de travail non liés à la technique). Des endotoxines et des mycotoxines peuvent avoir un rôle délétère en plus du potentiel infectieux du micro-organisme. Elles peuvent elles-mêmes être à l’origine de certaines maladies ou en constituer un facteur aggravant.
Il peut s’agir, par exemple, d’une complication infectieuse avec participation localisée d’un organe: vascularite (inflammation de vaisseaux sanguins), endocardite (inflammation de l’endocarde, généralement d’origine bactérienne, parfois causée par des champignons ou des protozoaires, dont la forme aiguë peut faire suite à un épisode septique et la forme subaiguë être la conséquence de la généralisation d’une infection), myocardite (inflammation du muscle cardiaque causée par des bactéries, des virus ou des protozoaires), péricardite (inflammation du péricarde, généralement associée à une myocardite), ou pancardite (présence simultanée d’endocardite, de myocardite et de péricardite). Il peut s’agir aussi des répercussions cardio-vasculaires d’une maladie systémique généralisée (septicémie, choc septique ou toxique).
L’atteinte cardiaque peut être observée durant ou après l’infection. Les mécanismes pathogéniques avancés vont de la colonisation directe par des germes infectieux à des mécanismes toxiques ou allergiques. Outre le type et le degré de virulence de l’agent pathogène, l’efficacité du système immunitaire est déterminante dans la façon dont le cœur réagit à une infection. Les plaies infectées peuvent, par exemple, provoquer une myocardite ou une endocardite à streptocoques ou à staphylocoques. Une telle éventualité peut concerner pratiquement n’importe quelle catégorie professionnelle à la suite d’un accident du travail.
Quatre-vingt-dix pour cent des cas d’endocardites enregistrés sont imputables aux streptocoques ou staphylocoques, mais seuls un petit nombre de ces cas font suite à des infections en rapport avec des accidents.
Le tableau 3.5 récapitule les diverses maladies infectieuses professionnelles qui peuvent toucher le système cardio-vasculaire.
|
Maladie |
Effet sur le cœur |
Occurrence/fréquence des répercussions cardiaques en cas de maladie |
Catégories professionnelles à risque |
|
Aspergillose |
Endocardite |
Rare; touche les immunodéprimés |
Exploitants agricoles |
|
Brucellose |
Endocardite |
Rare (Gross, Jahn et Schölmerich, 1970; Schulz et Stobbe, 1981) |
Personnel du conditionnement de la viande et des élevages d’animaux, agriculteurs, vétérinaires |
|
Chagas, maladie de |
Myocardite |
Données inconstantes: 20% en Argentine (Acha et Szyfres, 1980); 69% au Chili (Arribada et coll., 1990); 67% (Higuchi et coll., 1990); maladie de Chagas chronique toujours avec myocardite (Gross, Jahn et Schölmerich, 1970) |
Personnes voyageant pour affaires en Amérique centrale et du Sud |
|
Coxsackie, virus |
Myocardite |
5 à 15 % avec le virus Coxsackie-B (Reindell et Roskamm, 1977) |
Personnel des services de soins et de santé, égoutiers |
|
Cytomégalovirus |
Myocardite |
Extrêmement rare, concerne surtout les immunodéprimés |
Personnes qui travaillent avec les enfants (surtout enfants en bas âge) ou en néphrologie (dialyse et transplantations) |
|
Diphthérie |
Myocardite |
Dans 10 à 20% des cas de diphtérie locale; plus fréquemment si diphtérie progressive (Gross, Jahn et Schölmerich, 1970), surtout en cas de toxémie clinique |
Personnel en contact avec les enfants et personnel des services de santé |
|
Echinococcose |
Myocardite |
Rare (Riecker, 1988) |
Travailleurs forestiers |
|
Epstein-Barr, infections par le virus |
Myocardite |
Rare; concerne surtout les immunodéprimés |
Personnel des services de soins et de santé |
|
Fièvre aphteuse |
Myocardite |
Très rare |
Agriculteurs, travailleurs des élevages d’animaux (en particulier des animaux artiodactyles) |
|
Fièvre jaune |
Lésions toxiques des vaisseaux (Gross, Jahn et Schölmerich, 1970), Myocardite |
Rare; dans les cas graves |
Personnes voyageant pour affaires dans des régions endémiques |
|
Fièvre paratyphoïde |
Myocardite interstitielle |
Surtout chez les personnes âgées et les cas graves toxiques |
Travailleurs de l’aide au développement dans les régions tropicales et subtropicales |
|
Fièvre Q |
Myocardite, |
Possible jusqu’à 20 ans après un épisode aigu de la maladie (Behymer et Riemann, 1989);les chiffres varient de rare (Schulz et Stobbe, 1981; Sundermann, 1987) à 7,2% (Conolly et coll., 1990); plus fréquent (68%) en cas de fièvre Q chronique avec système immunitaire déficient ou maladie cardiaque préexistante (Brouqui et coll., 1993) |
Travailleurs des élevages d’animaux, vétérinaires, agriculteurs, peut-être aussi travailleurs des abattoirs et de l’industrie laitière |
|
Fièvre récurrente |
Myocardite |
Pas d’informations disponibles |
Personnes voyageant pour affaires et personnel des services de santé dans les régions tropicales et subtropicales |
|
Fièvre typhoïde |
Myocardite |
Toxique; 8% (Bavdekar et coll., 1991) |
Travailleurs de l’aide au développement, personnel des laboratoires de microbiologie (surtout les analyses de selles) |
|
Fièvres hémorragiques |
Myocardite et hémorragies endocardiques dans le cadre d’hémorragies généralisées Décompensation cardio-vasculaire |
Pas d’informations disponibles |
Salariés des services de santé dans les régions touchées et dans des laboratoires spécialisés et personnel des élevages d’animaux |
|
Filariose |
Myocardite |
Rare (Riecker, 1988) |
Personnes voyageant pour affaires dans les régions endémiques |
|
Grippe |
Myocardite |
Les chiffres varient entre rare et fréquent (Schulz et Stobbe, 1981) |
Salariés des services de santé |
|
Hépatite |
Myocardite (Gross, Willens et Zeldis, 1981; Schulz et Stobbe, 1981) |
Rare (Schulz et Stobbe, 1981) |
Salariés des services de soins et de santé, travailleurs des égouts et des eaux usées |
|
Légionnellose |
Péricardite |
Si survient, probablement rare (Gross, Willens et Zeldis, 1981) |
Personnel chargé de l’entretien des climatiseurs, des humidificateurs, des bains hydromasseurs, personnel infirmier |
|
Leishmaniose |
Myocardite (Reindell |
Dans leishmaniose viscérale |
Personnes voyageant pour affaires dans des régions endémiques |
|
Leptospirose (forme ictérique) |
Myocardite |
Par effet toxique ou infection pathogène directe (Schulz et Stobbe, 1981) |
Travailleurs des égouts et des eaux usées, travailleurs des abattoirs |
|
Listériose |
Endocardite |
Très rare (listériose cutanée prédomine en tant que maladie professionnelle) |
Agriculteurs, vétérinaires,travailleurs de l’industrie de la viande |
|
Lyme, maladie de |
Au stade 2: |
8% (Mrowietz, 1991) ou 13% (Shadick et coll.,1994) |
Travailleurs forestiers |
|
Méningo-encéphalite du début de l’été |
Myocardite |
Rare (Sundermann, 1987) |
Travailleurs forestiers, jardiniers |
|
Mycoplasma-pneumoniae, |
Myocardite, |
Rare |
Personnel des services de soins et de santé |
|
Oreillons |
Myocardite |
Rare, moins de 0,2 à 0,4% (Hofmann, 1993) |
Personnel des services de santé et de soins aux enfants |
|
Ornithose/psittacose (maladie des perroquets) |
Myocardite, |
Rare (Kaufmann et Potter, 1986; Schulz et Stobbe, 1981) |
Eleveurs d’oiseaux de cage et de volailles, personnel qui travaille dans les magasins d’animaux de compagnie, vétérinaires |
|
Paludisme |
Myocardite |
Relativement fréquente dans la malaria tropicale (Sundermann, 1987); infection directe des capillaires |
Personnes voyageant pour affaires dans des régions endémiques |
|
Poliomyélite |
Myocardite |
Fréquente dans les cas graves, dans les deux premières semaines |
Salariés des services de santé |
|
Rougeole |
Myocardite, |
Rare |
Personnel des services de santé et de soins aux enfants |
|
Rouget (bacille du) |
Endocardite |
Observations inconstantes, de rare (Gross, Jahn et Schölmerich, 1970; Riecker, 1988) à 30% (Azofra et coll.,1991) |
Personnel du conditionnement de la viande, des produits à base de poisson, pêcheurs, vétérinaires |
|
Rubéole |
Myocardite, |
Rare |
Salariés des services de santé et des soins aux enfants |
|
Scarlatine et autres infections streptococciques |
Myocardite, |
Complique 1 à 2,5% des cas de rhumatisme articulaire aigu (Dökert, 1981). Si survient, s’accompagne de cardite dans 30 à 80% des cas (Sundermann, 1987) ou 43 à 91% (al-Eissa, 1991) |
Personnel des services de santé et de soins aux enfants |
|
SIDA/VIH |
Myocardite |
42% (Blanc et coll., 1990); infections opportunistes ou par le virus VIH lui-même, avec myocardite lymphocytaire (Beschorner et coll., 1990) |
Personnel des services de soins et de santé |
|
Sommeil, maladie du |
Myocardite |
Rare |
Personnes voyageant pour affaires en Afrique entre 20ş de latitude nord et 20ş de latitude sud |
|
Toxoplasmose |
Myocardite |
Rare, concerne surtout les immunodéprimés |
Personnes occasionnellement en contact professionnel avec des animaux |
|
Tuberculose |
Myocardite, |
Myocardite, surtout associée avec la tuberculose miliaire, péricardite avec grande prévalence de tuberculose jusqu’à 25%, autrement 7% (Sundermann, 1987) |
Personnel des services de santé |
|
Typhus parmi d’autres rickettsioses (à l’exclusion de la fièvre Q) |
Myocardite |
Données variables; effet pathogène direct ou toxique ou diminution de résistance lors de la défervescence |
Personnes voyageant pour affaires dans des régions endémiques |
|
Varicelle, herpès zoster (zona) |
Myocardite |
Rare |
Salariés des services de santé et de soins aux enfants |